Durchgängigkeit der Eileiter: Was ist das, wie wird sie überprüft und warum wird sie benötigt? Warum benötigen Sie einen Test auf Eileiterdurchgängigkeit und wie wird dieser durchgeführt?
Die Eileiter sind ein Organpaar, das sich in der Beckenhöhle befindet. Ein Ende davon grenzt an die Gebärmutter und das andere befindet sich in unmittelbarer Nähe des Eierstocks. Es ist nicht mit dem Eierstock verbunden, so dass Frauen, die nur noch einen Eileiter haben, eine Chance auf eine Schwangerschaft haben, auch wenn der Eisprung im Eierstock auf der gegenüberliegenden Seite stattgefunden hat.
Eine reife Eizelle durchbricht die Kapsel des dominanten Follikels und verlässt den Eierstock. Mit Hilfe eines chemischen Signals wird es vom Trichter des Eileiters angezogen und beginnt sich entlang dieses in Richtung Gebärmutter zu bewegen.
Wenn sich zu diesem Zeitpunkt lebensfähige Spermien in der Nähe befinden, besteht für eines von ihnen eine Chance auf Befruchtung. Somit übernimmt der Eileiter die Funktion, die Eizelle und das Sperma für deren Verschmelzung und dann die befruchtete Eizelle für ihren Eintritt in die Gebärmutter zu transportieren.
Sofern keine Rohre oder Hindernisse vorhanden sind unabhängige Schwangerschaft unmöglich, selbst wenn die Eierstöcke regelmäßig jeden Monat Eizellen produzieren, aber wie kann man die Durchgängigkeit überprüfen? Eileiter?
Hinweise zum Testen
Das Verfahren zur Überprüfung der Durchgängigkeit der Eileiter erfordert eine besondere Vorbereitung und ist darüber hinaus sehr schmerzhaft. Daher kann die Indikation für diagnostische Verfahren das Ausbleiben einer Schwangerschaft sein, wenn alle anderen Tests normal sind und der Gynäkologe keine Empfängnishindernisse festgestellt hat. Ein durch Verwachsungen verstopfter Eileiter kann nicht normal funktionieren.
Dies bedeutet, dass entweder das Sperma die Eizelle nicht erreichen kann oder die befruchtete Eizelle nicht in die Gebärmutter gelangen kann. Beides hat sehr schwerwiegende Folgen:
- - V in diesem Fall tritt aufgrund mechanischer Hindernisse auf. Die Verstopfung kann teilweise sein, aber selbst dann kommt es oft vor, dass das Sperma in die Höhle des Eileiters eindringen kann, die Eizelle jedoch nicht, da sie viel größer ist und sich aufgrund der Verwachsungen nicht frei bewegen kann.
- - entsteht dadurch, dass die befruchtete Eizelle nicht in die Gebärmutter eindringen kann und gezwungen ist, sich in der Wand des Eileiters einzunisten. Dies ist die schwerwiegendste Komplikation, die durch Verwachsungen und Verstopfungen verursacht wird.
Jedes Jahr sterben in Russland 0,4 % der Gesamtzahl schwangerer Frauen an den Folgen Eileiterschwangerschaft.
Ursachen einer Eileiterobstruktion
Die Behandlung hängt direkt davon ab, was das Problem verursacht hat. Die Verengung des Lumens der Eileiter oder ihr völliges Fehlen kann entweder eine Folge ihrer inneren Verstopfung oder das Ergebnis einer Kompression von außen sein. Gynäkologen identifizieren mehrere Faktoren, die zu einer vollständigen oder teilweisen Obstruktion führen können:
- Durch sexuell übertragbare Krankheiten entstanden Verwachsungen.
- Verwachsungen entstehen nach Entzündungen der Eierstöcke, der Harnröhre, der Gebärmutter oder des Gebärmutterhalskanals.
- Polypen blockieren den Eingang zum Eileiter.
- Funktionsstörung der Mikrovilli, mit deren Hilfe die befruchtete Eizelle in die Gebärmutter absinkt.
- Kompression der Eileiter innere Organe die zunächst eine falsche anatomische Position hatten oder diese aufgrund eines Prolapses oder einer Operation akzeptierten.
- Mechanische Schädigung der Schleimhaut der Tubenhöhle durch chirurgische Eingriffe.
- Angeborene Anomalien der Organentwicklung Fortpflanzungsapparat.
Manchmal ist es schwierig, die Ursache einer Obstruktion durch diagnostische Verfahren zu bestimmen. In diesen Fällen wird eine Laparoskopie verordnet, die als die aussagekräftigste gilt.
Arten von Hindernissen
Nach der Prüfung der Eileiterdurchgängigkeit bestimmt der Arzt die Art der Erkrankung. Eine weitere Korrektur des Adhäsionsprozesses erfolgt entsprechend der Ausdehnung seiner Lokalisierung.
Je nach Art der Prävalenz pathologischer Veränderungen gibt es zwei Arten von Verstopfungen der Eileiter:
- Einseitig – beinhaltet eine Funktionsstörung eines Eileiters. In diesem Fall hat eine Frau eine Chance auf eine Empfängnis, wenn der Eisprung in dem Eierstock stattfindet, an den ein gesunder Eileiter angrenzt. Es gibt Fälle, in denen eine Schwangerschaft auf das Eindringen einer Eizelle in einen gesunden Eileiter aus dem gegenüberliegenden Eierstock zurückzuführen ist.
- Bilateral – beinhaltet eine Funktionsstörung der Eileiter auf beiden Seiten. In diesem Fall ist es unmöglich, alleine schwanger zu werden, sodass die einzige Möglichkeit, Mutter zu werden, die Anwendung der IVF- oder ICSI-Methode ist.
Grad der Behinderung
Der Adhäsionsprozess bzw. die Kompression des Eileiters durch innere Organe kann unterschiedliche Auswirkungen auf den Grad der Verengung seines Lumens haben. Es gibt zwei Formen der Obstruktion:
- Teilweise Obstruktion – es gibt ein Lumen im Eileiter, das jedoch so klein ist, dass eine befruchtete Eizelle nicht immer in die Gebärmutter gelangen kann. Dieser Grad der Obstruktion ist im Hinblick auf das Auftreten einer Eileiterschwangerschaft am gefährlichsten.
- Vollständige Obstruktion – das Lumen im Schlauch ist nicht sichtbar, das Organ ist durch den Adhäsionsprozess komplett blockiert und kann nicht einmal die Verschmelzung von Spermium und Eizelle gewährleisten.
Lokalisierung des Klebevorgangs
Der Eileiter hat verschiedene Abschnitte, so dass sie sich an verschiedenen Stellen dieses Organs des Fortpflanzungssystems ansammeln und die Verengung des Lumens beeinflussen können.
Der Eileiter besteht aus einem interstitiellen Abschnitt, der sich nahe dem seitlichen Rand der Gebärmutter befindet, einem Isthmus, einer Ampulle (dem langen Teil) und einem Trichter, der in die Bauchhöhle mündet. Dementsprechend kann die Lokalisierung des Adhäsionsprozesses auf jeder dieser Ebenen erfolgen:
- Intramurale Obstruktion – eine Verstopfung des Eileiters tritt an der Stelle auf, an der er an die Gebärmutter angrenzt.
- Obstruktion des Isthmus – eine Blockade wird im verengten Abschnitt des Eileiters beobachtet, der der Gebärmutter am nächsten liegt.
- Verstopfung des gewundenen Abschnitts – im längsten Teil des Rohrs wird eine Ansammlung von Adhäsionen beobachtet.
- Obstruktion des Infundibulums – Verwachsungen werden in dem Teil des Eileiters diagnostiziert, der sich in unmittelbarer Nähe des Eierstocks befindet und eine reife Eizelle aufnimmt.
Nach Beobachtungen von Spezialisten werden die meisten Fälle von Verstopfungen im gewundenen Abschnitt des Eileiters registriert. Am wenigsten befindet sich im Trichterbereich.

Oft ist sich eine Frau gar nicht bewusst, dass die Funktion der Organe ihres Fortpflanzungssystems beeinträchtigt ist. Es ist jedoch unmöglich, zu Hause eine Verstopfung der Eileiter festzustellen. Sie müssen daher einen Arzt konsultieren, der die am besten geeignete Diagnosemethode auswählt.
Ein herkömmlicher Ultraschall kann kein vollständiges Bild der pathologischen Veränderungen in den Eileitern liefern, daher ist es notwendig, auf endoskopische Untersuchungsmethoden und Methoden zurückzugreifen, bei denen der Hohlraum der Eileiter mit einem Kontrastmittel gefüllt wird.
Diese Eingriffe sind sehr schmerzhaft und erfordern teilweise eine Narkose des Patienten. Betrachten wir im Detail, wie die Durchgängigkeit der Eileiter überprüft wird.
Studien mit Kontrastmitteln
- Hysterosalpingographie (HSG)
Die Untersuchung wird mittels Röntgenstrahlen durchgeführt, ist schmerzhaft und erfordert das Füllen der Eileiter mit einer speziellen Lösung. Zu den am häufigsten verwendeten zählen Cardiotrust, Triombrast, Urotrast und Verografin.
Vorbereitung auf den Eingriff: Einlauf machen, Blase entleeren, Haare an den Genitalien epilieren.
Durchführung des Verfahrens: Der Patient wird auf einen speziellen Tisch gelegt, sodass der Röntgenstrahl durch den oberen Rand der Gebärmutter fällt. Zuerst müssen Sie ein Reliefbild der Konturen der Gebärmutter anfertigen. Dazu werden 3 ml Kontrastmittel injiziert und ein Bild angefertigt.
Anschließend werden weitere 4 ml Kontrastmittel injiziert, um die Gebärmutter zu füllen – diese Manipulation bewirkt, dass Flüssigkeit in die Eileiter und von dort, wenn diese durchgängig sind, in die Bauchhöhle fließt. Anschließend wird ein zweites Foto aufgenommen.
Interpretation der Ergebnisse: Die Eileiter gelten als gut durchgängig, wenn das Kontrastmittel über eine weite Strecke in die Bauchhöhle gelangt.
- Echohysterosalpingographie (Echo-HSG)
Mit Ultraschall können Sie die Durchgängigkeit der Eileiter untersuchen. Bei dem Verfahren kommt es ebenfalls zum Einsatz von Flüssigkeit, allerdings wird in diesem Fall nicht wie bei HSG ein Kontrastmittel, sondern Kochsalzlösung (Natriumchlorid) injiziert.
Ein weiteres Merkmal dieser Methode besteht darin, dass sie nur in der ersten Phase durchgeführt wird Menstruationszyklus.
Vorbereitung auf den Eingriff: Sie müssen einen Einlauf machen, einen halben Liter Flüssigkeit trinken und Ihre Schamhaare epilieren.
Durchführung des Verfahrens:Über einen Katheter wird eine Kochsalzlösung in die Gebärmutter injiziert, die diese vollständig ausfüllt und in die Hohlräume beider Eileiter fließt. Danach beginnt der Arzt alle 3-4 Minuten mit der Ultraschallüberwachung mit einem Vaginalsensor. Dadurch ist es möglich, Bereiche des Eileiters zu erkennen, deren Lumen verengt oder vollständig verstopft ist.
Interpretation der Ergebnisse: Wenn die Schläuche vollständig durchgängig sind, fließt die Lösung frei in die Bauchhöhle.
Endoskopische Untersuchung
- Büro- und chirurgische Hysteroskopie
Dabei wird ein Hysteroskop (Kamera) in die Gebärmutterhöhle eingeführt, dessen Bild auf dem Monitor angezeigt wird. Es gibt zwei Arten dieses Eingriffs: den amtlichen Eingriff, der zu Diagnosezwecken unter örtlicher Betäubung durchgeführt wird, und den chirurgischen Eingriff, der unter Vollnarkose durchgeführt wird. Die Hysteroskopie wird an den Tagen 5–7 des Menstruationszyklus durchgeführt.
Vorbereitung auf den Eingriff: Entleeren Sie Ihre Blase und entfernen Sie Haare aus dem Intimbereich.
Durchführung des Verfahrens: Ein Hysteroskop wird in die Gebärmutterhöhle eingeführt. Es ist so konzipiert, dass Sie gleichzeitig Bilder aufnehmen und Flüssigkeit zuführen können, die den Uteruskörper füllt. Der Monitor zeigt nicht nur ein Bild der inneren Gebärmutterschicht, sondern auch des Hohlraums an der Mündung der Eileiter.
- Laparoskopie
Der Eingriff wird nur unter Vollnarkose durchgeführt. Es handelt sich um einen chirurgischen Eingriff im Bauchraum, der gleichzeitig diagnostische und therapeutische Funktionen erfüllt.
Vorbereitung auf den Eingriff: Die Patientin sollte ihre Blase entleeren und ihre Schamhaare rasieren.
Durchführung des Verfahrens: Nach der Anästhesie entlang der vorderen Bauchdecke führt der Arzt 3-4 Punktionen durch. Sie werden benötigt, um eine Minikamera und die notwendigen chirurgischen Instrumente einzuführen. Um den Bauchraum zu erweitern, wird Kohlendioxid über den Nabelbereich zugeführt.
Wenn die Laparoskopie diagnostischer Natur ist, dauert die Operation 20 bis 30 Minuten. Wenn der Chirurg beschließt, Adhäsionen oder andere Hindernisse zu entfernen, die das Lumen des Eileiters blockieren, verlängert sich die Operationszeit.
Folgen der Durchgängigkeitsprüfung der Eileiter
Die Überprüfung der Durchgängigkeit der Eileiter gehört zu den aufwändigsten Untersuchungen auf der Liste der Untersuchungen weibliche Unfruchtbarkeit. Um jedoch das Risiko einer Eileiterschwangerschaft zu vermeiden, sollten Sie Ihren Arztbesuch nicht hinauszögern und nicht versuchen, die Verwachsungen selbst zu behandeln.
Die Überprüfung der Durchgängigkeit der Eileiter hat in der Regel keine Konsequenzen. Nur Eingriffe, die ohne Beachtung der Regeln der Antisepsis und Asepsis durchgeführt werden, können entzündliche Prozesse im Becken verursachen.
Behandlungs- und Diagnosemethoden ändern sich ständig bessere Seite, aber trotzdem steigt der Anteil unfruchtbarer Frauen aufgrund einer Verstopfung der Eileiter allmählich an und nähert sich bereits der 50-Prozent-Marke!
Eine falsche Diagnose einer Eileiterobstruktion gefährdet Frauen mit:
- schwere Sorgen und Sorgen;
- physiologische Störungen aufgrund des Nervensystems.
So prüfen Sie, ob die Eileiter verstopft sind
In fast 90 % der Fälle wird die Durchgängigkeit der Eileiter auf ihre mechanische Komponente überprüft.
Am häufigsten kommt es zu einer Verstopfung der Eileiter, wenn:
- sexuelle Infektion;
- Selbstbehandlung zu Hause.
Mechanische Durchgängigkeit Durch adhäsive Prozesse im Bereich der unterdrückten Infektion können sich durchaus Eileiter bilden.
Physiologische Behinderung folgt fast immer neben der mechanischen und bedarf keiner gesonderten Diagnose.
Nervöse Obstruktion tritt als Folge von psychischen Erkrankungen auf, die bei einer Frau lange vor ihr auftreten mögliche Schwangerschaft(Die Frau wurde in die Abteilung für Psychiatrie oder Neurologie eingeliefert).
Die einzige Ausnahme von der Regel ist die leichtgradige Schizophrenie.
Eine Möglichkeit, die Durchgängigkeit der Eileiter zu überprüfen, ist die Ultraschalluntersuchung.
Dies ist eine ziemlich sichere, schmerzlose und einfache Methode, die auf der Aufzeichnung eines Ultraschallechos basiert.
Für diese Methode gibt es mehrere Namen:
- Sonographie;
- Sonohysterosalpingographie;
- Ultraschall-Metrosalpingographie.
Die Überprüfung der Durchgängigkeit der Eileiter mittels Ultraschall sollte in der folgenden Reihenfolge erfolgen:
- Besuch beim Gynäkologen am 7.-12. Tag der Menstruation;
- Auf leeren Magen;
- ohne offensichtliche Spuren genitaler (oder anderer) Infektionen;
- normale Körpertemperatur.
Ein Schwangerschaftsschutz vor dem Besuch beim Frauenarzt ist nicht erforderlich, da Labor-Ultraschalluntersuchungen dem Fötus keinen Schaden zufügen.
Zunächst wird dem Patienten ein Abstrich auf Infektionen (unterdrückt und latent) entnommen.
Dann sitzt die Frau auf einem gewöhnlichen gynäkologischen Stuhl und Kochsalzlösung beginnt in ihre Gebärmutterhöhle zu fließen.
Je nach Menge und Druckgrad dieser Flüssigkeit Bauchhöhle Es entsteht eine Vorstellung von der Durchgängigkeit (mechanisch) der Eileiter.
In Zweifelsfällen können Sie sich gegen eine zusätzliche Gebühr der Zymoperturbation mit Inertgas unterziehen.
All diese Maßnahmen (Ultraschall und Zymoperturbation) können jedoch nur in 90 % der Fälle eine echte Verstopfung der Eileiter feststellen.
Für eine genauere Untersuchung ist es vorgeschrieben Röntgenuntersuchung.
Zusätzlich zu den oben beschriebenen Maßnahmen zur Vorbereitung auf eine Ultraschalluntersuchung müssen Sie einige weitere Voraussetzungen erfüllen:
- Reinigen Sie den Darm mit einem reinigenden Einlauf;
- In der Zeit VOR der Untersuchung ist ein zwingender Schutz vor einer Schwangerschaft erforderlich (Röntgenstrahlung kann den lang erwarteten Fötus töten, verstümmeln oder zu einer Mutation führen).
Das Röntgenverfahren wird durch die intrauterine Injektion eines speziellen Kontrastmittels (Bariumsalz) durchgeführt.
Mithilfe einer Röntgenaufnahme können Sie etwaige mechanische Schäden an den Eileitern erkennen und eine abschließende, genaue Diagnose stellen.
Die umfassendste Untersuchung der Eileiter erfolgt mittels Laparoskopie.
Dazu müssen Sie ins Krankenhaus gehen.
Doch bereits am zweiten Tag können Sie sich auf die Heimreise vorbereiten.
Zu Hause müssen Sie jedoch länger liegen (mehrere Tage, bis der kleine Schnitt am Bauch der Frau verheilt ist).
Bei einer laparoskopischen Untersuchung wird durch diesen kleinen Schnitt eine spezielle Sonde mit Ultraleichtflugzeugen und einem Videosystem eingeführt.
Anhand der Art der Bewegung einer speziellen Flüssigkeit in den Eileitern bildet sich der Facharzt sofort eine endgültige Vorstellung über den Grad der Schädigung der Eileiter.
Die einzige Möglichkeit, bei einem Verschluss der Eileiter eine lang ersehnte Schwangerschaft herbeizuführen, ist eine künstliche (In-vitro-)Fertilisation.
Darüber hinaus können Sie versuchen, Verwachsungen mittels chirurgischer Laparoskopie zu entfernen. Wir müssen jedoch sofort feststellen, dass es sehr, sehr schwierig ist, virtuose Mikrochirurgen zu finden, und der Preis für diese Operation wird entsprechend sein.
Wirkung von Medikamenten traditionelle Medizin, in diesem Fall wird durch praktische medizinische Forschung nicht bestätigt.
Befolgen Sie unseren Rat – achten Sie auf Ihre Gesundheit und verschwenden Sie keine Zeit, sondern gehen Sie sofort zu Ihrem Frauenarzt, wenn Sie den Verdacht auf eine Verstopfung der Eileiter haben.
Passen Sie auf sich auf.
Die Durchgängigkeit der Eileiter ist für den Befruchtungsprozess von großer Bedeutung.
Diese anatomischen Strukturen erstrecken sich vom Fundus der Gebärmutter bis zum Hilum des Eierstocks. Die Eileiter zeichnen sich durch eine Peristaltik aus, die auf den Gebärmutterkörper gerichtet ist.
Dadurch kann die nach dem Eisprung freigesetzte Eizelle in die Bauchhöhle in Richtung Gebärmutter wandern. Im Eileiter findet die spätere Begegnung mit den Spermien statt, also die Befruchtung. Wenn also die Durchgängigkeit der Eileiter beeinträchtigt ist, ist auch die Fruchtbarkeitsfunktion der Frau beeinträchtigt. In diesem Material schauen wir uns an, wie man die Durchgängigkeit der Eileiter prüft und wie man sich darauf vorbereitet.
Eileiter und ihre Durchgängigkeit
Die Eileiter erstrecken sich links und rechts der Gebärmutter. Sie bestehen aus mehreren Abschnitten, wobei der Fimbrienabschnitt an die Eierstöcke angrenzt. Seine Struktur erleichtert das Einfangen einer Eizelle, die in der Mitte des Menstruationszyklus aus dem Eierstock freigesetzt wird.Anschließend wandert die Eizelle durch den Eileiter. Wenn Spermien in den Genitaltrakt einer Frau gelangen, steigt die Wahrscheinlichkeit einer Befruchtung. Wenn jedoch die enzymatische Aktivität der befruchteten Eizelle erhöht ist, kann es sein, dass sie sich nicht in der Gebärmutter einnistet, wohin sie absinken sollte, sondern in der Eileiter, was zur Entwicklung einer Eileiterschwangerschaft führt.
Letzteres wird in der Regel in der 7. bis 8. Woche unterbrochen, da im Eileiter keine Bedingungen für eine normale Schwangerschaftsentwicklung vorliegen. Daher ist die Durchgängigkeit der Eileiter ein Schlüsselfaktor in der Schwangerschaft. Andernfalls entwickelt sich ein tubo-peritonealer, der nach dem endokrinen (anovulatorischen) den zweiten Platz in der Gesamtstruktur einnimmt.
Ursachen einer Eileiterobstruktion
Die Hauptursachen für einen Eileiterverschluss sind folgende:- entzündliche Prozesse (Salpingoophoritis)
- Verwachsungen nach chirurgischen Eingriffen an den Beckenorganen
- angeborene Unterentwicklung der Eileiter
- Behandlung einer Eileiterschwangerschaft.
Je früher die Diagnose gestellt wird (bei frühe Stufen vor der Entwicklung seiner spontanen Unterbrechung), desto höher ist die Wahrscheinlichkeit einer organerhaltenden Behandlung. Wenn die befruchtete Eizelle groß ist oder vor dem Hintergrund dieser Pathologie eine intraabdominale Blutung auftritt, wird der Schlauch entfernt, um das Leben der Frau zu retten.
Eine Tubenobstruktion kann entweder einseitig oder beidseitig sein. Bei letzteren sind die Chancen auf eine Schwangerschaft stark eingeschränkt, was eine Indikation für den Einsatz assistierter Reproduktionstechnologien darstellt.
Methoden zur Beurteilung der Eileiterdurchgängigkeit
 Bei einer gründlichen Untersuchung einer Frau ist es notwendig, die Durchgängigkeit der Eileiter zu beurteilen, wenn eine Empfängnis unmöglich ist.
Bei einer gründlichen Untersuchung einer Frau ist es notwendig, die Durchgängigkeit der Eileiter zu beurteilen, wenn eine Empfängnis unmöglich ist. Ein Standarduntersuchungsprogramm für ein unfruchtbares Paar umfasst:
- 1) Beurteilung des Eisprungs (es wird entweder eine Ultraschalluntersuchung der Dynamik oder eine Hormonstudie durchgeführt)
- 2) Beurteilung der Durchgängigkeit der Eileiter mit verschiedenen Methoden
- 3) Spermogramm – eine Untersuchung der zellulären und qualitativen Zusammensetzung von Spermien unter Einhaltung aller Regeln für ihre Sammlung (sexuelle Abstinenz für 2 Tage, schneller Transport ins Labor, Verwendung eines speziellen Behälters usw.).
- Hysterosalpingographie – Röntgenuntersuchung
- Echohysterosalpingographie – Ultraschalluntersuchung
- Laparoskopie als letzte Stufe, die ebenfalls durchgeführt werden kann therapeutischer Zweck(Wiederherstellung der Rohrdurchgängigkeit).
Laparoskopie
Laparoskopie- Dies ist ein Diagnose- und Behandlungsverfahren. Dazu wird ein spezielles Gerät durch drei Löcher in der vorderen Bauchdecke eingeführt, nachdem zuvor ein Pneumoperitoneum (Gasinjektion in die Bauchhöhle) angelegt wurde.Das Bild wird auf einem Bildschirm mit hoher Vergrößerung aufgenommen, sodass Sie den Zustand der Gebärmutter und der Gliedmaßen genau beurteilen und entsprechende therapeutische Eingriffe durchführen können. Aufgrund ihrer Invasivität wird die Laparoskopie jedoch als abschließender diagnostischer Test durchgeführt.
Die Operation wird unter Narkose durchgeführt. Am häufigsten ist eine Vollnarkose mit Bewusstlosigkeit angezeigt. Der Einsatz einer Spinalanästhesie zu diesem Zweck ist begrenzt, da das in die Bauchhöhle eingebrachte Gas die Atemfunktion beeinträchtigt.
Daher muss vor der Laparoskopie der Grad des Anästhesierisikos beurteilt werden. Und wenn es hoch ist, kann die erste Stufe der Behandlung eine Pertubation sein, also das Einbringen von Gas in die Eileiter, wodurch eine leichte Verletzung ihrer Durchgängigkeit wiederhergestellt wird.
Hysterosalpingographie
Überprüfung der Durchgängigkeit der Eileiter mit Hysterosalpingographie- Dies ist eine Röntgenuntersuchung zur Beurteilung des Zustands der Gebärmutter und der Eileiter. Es erfordert die Einführung eines Röntgenkontrastmittels in die Gebärmutterhöhle. Dazu muss der Gebärmutterhals mit einer Stichzange fixiert werden, was mit gewissen Schmerzen einhergeht.Ein weiterer Nachteil dieser Studie ist außerdem das Eindringen einer röntgendichten Substanz in die Bauchhöhle mit der anschließenden Entwicklung eines Adhäsionsprozesses. Auch nach Recherche gibt es Schmerzsyndrom unterschiedlicher Schwere, die innerhalb weniger Tage von selbst verschwindet. Dies ist mit dem Vorhandensein von Kontrastmitteln in den Eileitern verbunden, die den Druck in ihnen erhöhen. Daher wurde die Hysterosalpingographie durch eine fortschrittlichere Ultraschallmethode ersetzt, die diese Nachteile nicht aufweist.
Bei der Durchführung einer Hysterosalpingographie gibt es jedoch einen Vorteil: Sie erhält Röntgenbilder, die die subjektive Beurteilung des Diagnostikers ausschließen. Dadurch ist es möglich, die Ergebnisse der Behandlung im Zeitverlauf auszuwerten und Bilder miteinander zu vergleichen. Aufgrund der Strahlenbelastung wird eine wiederholte Hysterosalpingographie jedoch nicht zu oft empfohlen.
Die Interpretation der Ergebnisse basiert auf folgenden Grundsätzen:
- Liegt eine Verformung der Gebärmutterhöhle vor und in welchem Zustand befindet sie sich?
- ob das Kontrastmittel in die Bauchhöhle gelangt ist oder nicht
- Visualisierung der Eileiter, wobei deren ampullenförmige Ausdehnung bei fehlendem Kontrast im Becken festzustellen ist (dies weist auf eine vollständige Obstruktion hin).
Echohysterosalpingographie (Ultraschall)
Echohysterosalpingographie ist moderne Methode Diagnostik des Zustands der Eileiter. Der Kern der Methode ist wie folgt:- Einführung von Kochsalzlösung in die Gebärmutterhöhle durch einen speziellen Katheter
- Beurteilung seines Zustands, da Flüssigkeit ein gutes akustisches Medium ist
- Beurteilung des Zeitpunkts des Flüssigkeitseintritts in die Bauchhöhle.
Seine Hauptvorteile sind:
- 1) Fehlen eines Reflexkrampfes der Eileiter, der zu falsch positiven Ergebnissen im Zusammenhang mit einer Verstopfung der Eileiter führen kann. Dies ist auf die Tatsache zurückzuführen, dass es keinen Moment der Fixierung des Gebärmutterhalses mit einer Pinzette gibt, um die Lösung in die Gebärmutterhöhle einzuführen.
- 2) Der Eingriff ist nahezu schmerzfrei
- 3) Die Möglichkeit der Forschung in der Dynamik, da keine Strahlenbelastung wie bei der Röntgenuntersuchung entsteht.
Eine rechtzeitige Diagnose dieser Erkrankung in einem frühen Stadium (bevor sich grobe Narbenveränderungen entwickeln) wird dies ermöglichen wirksame Behandlung und gibt der Frau die Chance, schwanger zu werden.
Kinder sind eine Erweiterung von uns selbst, daher träumt fast jede Frau von glücklichen und gesunden Nachkommen. Einige stehen jedoch vor der Unfähigkeit, schwanger zu werden, nachdem sie die schreckliche Diagnose Unfruchtbarkeit gehört haben. Um die Gründe herauszufinden und über Behandlungsmethoden zu entscheiden, wird der Gynäkologe Sie zur Untersuchung der Eileiter überweisen. Dies ist eines der ersten Verfahren, von denen die Fortpflanzungsfunktionen des Körpers abhängen. Wie wird die Durchgängigkeit der Eileiter überprüft, wie schmerzhaft ist der Eingriff? Schauen wir uns diese Probleme an.
Warum ist die Durchgängigkeit der Eileiter gestört?
Die Gebärmutter ist das wichtigste Organ, deren Gesundheit die Möglichkeit der Empfängnis und Geburt eines Kindes bestimmt. Die Eileiter (im Volksmund Eileiter genannt) sind ein paariges Organ, das die Bauchhöhle mit der Gebärmutter verbindet. Sie liegen horizontal auf beiden Seiten der Gebärmutter und haben eine zylindrische Form mit einem Durchmesser von 4 bis 6 mm. Innenfläche Die Eileiter sind mit Flimmerhärchen bedeckt, die das Fortschreiten der Eizelle unterstützen.
Die Eileiter unterscheiden sich geringfügig in der Länge, die zwischen 10 und 12 cm liegt. In ihnen treffen Eizelle und Sperma aufeinander. Je „richtiger“ die Flimmerhärchen des Epithels in den Eileitern funktionieren, desto wahrscheinlicher ist es, dass eine Frau schwanger wird. Die befruchtete Eizelle bewegt sich an ihnen entlang und gelangt zur weiteren Entwicklung in die Gebärmutter.
Nach Angaben von Ärzten, die sich mit Unfruchtbarkeitsproblemen befassen, sind 30 bis 40 % aller Fälle einer enttäuschenden Diagnose mit einer Verstopfung der Eileiter verbunden. Die Ursachen der Krankheit können sein:
- Bio:
- das Vorhandensein entzündlicher Prozesse unspezifischer Natur, die durch das Eindringen und die aktive Vermehrung von Bakterien verursacht werden;
- sexuell übertragbare Infektionen – Gonorrhoe, Chlamydien, Ureaplasma, Mykoplasmeninfektionen, Trichomoniasis, Herpes genitalis;
- gynäkologische Operationen und Komplikationen danach;
- Abtreibungen;
- chirurgische Eingriffe zur Behandlung von Erkrankungen der Bauchhöhle (Blinddarmentzündung, Peritonitis), erkrankten Beckenorganen;
- Erkrankungen des Fortpflanzungssystems - Salpingitis, Sactosalpinx, Endometriose, Uterusmyome.
- Funktional. Diese Gründe werden durch Abweichungen in der Struktur der Eileiter, angeborenes vollständiges oder teilweises Fehlen der Eileiter verursacht. In seltenen Fällen treten sie aufgrund von starkem Stress oder hormonellen Ungleichgewichten auf.
Um die Diagnose einer Unfruchtbarkeit zu ermitteln oder zu widerlegen, die Ursachen der Krankheit zu verstehen und eine angemessene und wirksame Behandlung zu verschreiben, sind die Konsultation eines Spezialisten und klinische Studien erforderlich. Viele Frauen erfahren im Rahmen der Diagnose durch Zufall, dass entzündliche Prozesse, Zysten und Myome vorliegen. Vergessen Sie nicht, dass Sie sich mindestens alle sechs Monate einer gynäkologischen Untersuchung unterziehen müssen.
Effektive Methoden zur Bestimmung der Eileiterdurchgängigkeit
Wie wird die Durchgängigkeit der Eileiter überprüft? Über Jahre bewährte Methoden sind schmerzhaft, erfordern langwierige klinische Studien und werden unter Vollnarkose durchgeführt. Neuere moderne Methoden Die Diagnostik ist relativ schmerzlos und erfordert keine Vollnarkose. So wählen Sie die am besten geeignete Methode aus:
- Lassen Sie sich von einem Gynäkologen beraten.
- Der Arzt sollte eine gynäkologische Anamnese erheben.
- Abhängig von den Ergebnissen wird eine Diagnose/Behandlung oder ein chirurgischer Eingriff verordnet, um die Durchgängigkeit der Eileiter wiederherzustellen.
HSG (Hysterosalpingographie)
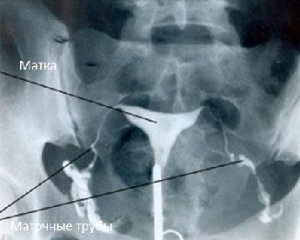
Bei diesem Verfahren wird die Durchgängigkeit der Eileiter mithilfe von Röntgenstrahlen untersucht. Mithilfe der Hysterosalpingographie lässt sich feststellen, ob die Eileiter durchgängig sind. das Vorhandensein von Verformungsveränderungen in der Gebärmutter und den Gliedmaßen; Erfahren Sie mehr über den Zustand des Endometriums und das Vorhandensein von Pathologien. Der Kern der Diagnose besteht in der Einführung einer speziellen Substanz in den Gebärmutterhals durch den Gebärmutterhalskanal, die auf Röntgenbildern sichtbar ist.
Der Spezialist sieht auf dem Bild den Zustand der Gebärmutter und ihrer Anhängsel: das Vorhandensein von Erweiterungen, Verengungen, Verwachsungen, Tumoren. Im Durchschnitt werden etwa 13 mg Flüssigkeit verabreicht. Bei offenen Eileitern fließt die Flüssigkeit hinter der Gebärmutter um die Eierstöcke herum. Der Eingriff wird 7-12 Tage nach dem Eisprung durchgeführt. Wichtig ist, dass es zu keinen entzündlichen Prozessen kommt. Die Zuverlässigkeit der Methode liegt bei 80 % und mehr.
Ultraschall (Hydrosonographie)
Mit Ultraschall in 2D-, 3D- oder 4D-Messung ist es möglich, die Durchgängigkeit der Eileiter mit mindestens 90-prozentiger Sicherheit ohne hohe Strahlendosis zu überprüfen. Diese Methode wird Hydrosonographie oder Echosalpingographie (Echohydrotubation) genannt. Zur visuellen Bestätigung/Widerlegung der Diagnose wird ein spezieller Vaginalsensor in die Gebärmutterhöhle eingeführt. Der Hauptnachteil des Verfahrens besteht in der hohen Abhängigkeit der Ergebnisse von der Qualifikation des Bedieners, der das Gerät bedient, und seiner Fähigkeit, die Bilder korrekt zu entziffern.
Diese teure Operation erfordert einen Krankenhausaufenthalt von ein bis zwei Tagen. Es handelt sich um einen chirurgischen Eingriff, bei dem ein Laparoskop durch einen kleinen Schnitt im Bauchraum in die Eileiter eingeführt wird. Die Genauigkeit der Diagnose beträgt 99,9 %. Das Verfahren dient der Diagnose der Durchgängigkeit der Eileiter, mögliche Komplikationen(Zysten, Tumoren) nach infektiösen, entzündlichen Prozessen, Behandlung der Beckenorgane (Gebärmutter, Eierstöcke, Gliedmaßen).
Fertiloskopie
Der Unterschied zwischen Fertiloskopie und Laparoskopie besteht in der Einführung eines Endoskops durch den Gebärmutterhalskanal. Diese relativ neue Methode hilft, den Zustand der Gebärmutter und ihrer Anhängsel mit hoher Präzision zu überwachen. Je geringer die Wahrscheinlichkeit ist, eine Verstopfung der Eileiter festzustellen, desto besser ist die Durchführung einer Fertiloskopie. Im Gegensatz zur GHA diese Methode liefert genauere Ergebnisse bei Uterusspasmen, die sich negativ auf die Zuverlässigkeit der Hysterosalpingographie auswirken.
Welche Tests müssen vor der Prüfung abgelegt werden?
Bevor Sie zur Überprüfung der Durchgängigkeit der Eileiter geschickt werden, wird der Gynäkologe Sie zu folgenden Tests auffordern:
- Urogenitaler Ausfluss (gynäkologischer Abstrich).
- Zytologische Untersuchungen von Abstrichen des Gebärmutterhalses und des Gebärmutterhalskanals mittels PAP-Test.
- Bei sexuell übertragbaren Infektionen, HIV, TORCH-Infektionen mittels Polymerkettenreaktion (PCR).
Wohin und wie viel kostet die Forschung in Moskau?
Öffentliche und private Kliniken und Krankenhäuser bieten ein breites Spektrum an Dienstleistungen für Frauen an, die die Durchgängigkeit ihrer Eileiter überprüfen müssen. Wenn eine solche Diagnose vor einigen Jahrzehnten den Wunsch einer Frau, Mutter zu werden, zunichte machte, tragen moderne Errungenschaften von Wissenschaftlern dazu bei, die Funktionalität der Eileiter wiederherzustellen und die Freude und das Glück der Mutterschaft zu schenken.
Der Preis der Dienstleistungen variiert je nach Art der Diagnose, Grad der Zuverlässigkeit der Endergebnisse, mögliche Konsequenzen Und Nebenwirkungen:
| Name der Klinik | Art der Analyse | |
| Klinik InVitro | Entnahme von gynäkologischem Material | |
| Umfassende Analyse von „Sex and the City“: 12 Infektionen + Abstrich | ||
| Zytologische Untersuchung von Abstrichen des Gebärmutterhalses und des Gebärmutterhalskanals (PAP-Test). | ||
| Poliklinik „Otradnoe“ | Zytologie | |
| Von 180 bis 2780 |
||
| Frauengesundheitszentrum | Umfassende Tests zur Erkennung versteckter Infektionen + PAP-Test | |
| Untersuchung von Infektionen mittels PCR-Methode von 1 bis 18 Infektionen | Von 350 bis 2950 |
|
| Flora-Abstrich | ||
| Entnahme von Biomaterial (Abstrich) | ||
| Umfassende Dienstleistungen (Prüfungen zur Feststellung der Rohrdurchgängigkeit) | Von 5500 bis 15000 |
|
| OnMed Gynäkologie | Entnahme von Biomaterial (Abstrich) | |
| Untersuchung von Infektionen mittels PCR-Methode von 1 bis 20 Infektionen | Ab 300 Rubel. |
|
| Zytologie |
Arten der Diagnostik und Preise dafür in verschiedenen Kliniken:
| Art der klinischen/diagnostischen Studie | Ungefähre Kosten, reiben. | Name der Klinik |
| In der Klinik (Internationales medizinisches Zentrum) |
||
| Beschreibung des Bildes durch den Arzt | ||
| Echosalpingographie (Ultraschall) | Klinik „Lama“ (Zentrum für operative Gynäkologie) |
|
| Anästhesie (intravenös) | ||
| Termin und Untersuchung durch einen Gynäkologen | kostenlos |
|
| Klinik InVitro |
||
| Klinik „Hausarzt“ Moskau, St. Petersburg |
||
| Injektion in den Gebärmutterhals | ||
| Poliklinik „Otradnoe“ |
||
| Hydrosonographie | ||
| Beratung beim Gynäkologen + Ultraschall (Echosalpingographie) | Zentrum für Reproduktion und Familienplanung |
|
| Operative Laparoskopie + Hysteroskopie | ||
| Sonohysterosalpingographie | Traditionelles Hebammenzentrum |
|
| Hydrotubation |
Video: So prüfen Sie die Eileiter auf Durchgängigkeit
Die Überprüfung der Eileiter auf Durchgängigkeit beginnt mit der Vorbereitung:
- Behandlung entzündlicher Prozesse der Geschlechtsorgane.
- Gründlich hygienische Toilette.
- Einnahme von krampflösenden Mitteln Medikamente in der vom Gynäkologen empfohlenen Dosierung.
Konsultieren Sie bei der Auswahl der Forschungsmethoden einen Gynäkologen: Finden Sie heraus, welche für Ihren Fall geeignet ist, und bitten Sie ihn, die Gründe dafür zu begründen. Wenn Sie Angst vor Schmerzen oder unangenehmen Symptomen haben, besprechen Sie vorab die Möglichkeit schmerzlindernder Injektionen in den Halsbereich. Versuchen Sie, sich vor dem Eingriff so weit wie möglich zu beruhigen: Krämpfe, die durch nervöse Anspannung verursacht werden, können das Diagnoseergebnis negativ beeinflussen. Im folgenden Video können Sie mehr über die Vorteile bestimmter Methoden zur Überprüfung der Durchgängigkeit der Eileiter erfahren.
Vorbereitung auf die Prüfung
Diagnose der Durchgängigkeit der Eileiter
Vorteile von Methoden zur Untersuchung der Eileiterdurchgängigkeit
Die Eileiter sind ein Durchgangskanal für die Bewegung von Eizelle und Sperma. Bei einer Pathologie dieses Kanals ist eine Schwangerschaft unmöglich. Grundsätzlich ist zur Diagnose einer Unfruchtbarkeit eine Eileiteruntersuchung vorgeschrieben. Viele Frauen interessieren sich dafür, wie man die Durchgängigkeit der Eileiter feststellt und wie Gynäkologen den Zustand dieses Kanals überprüfen.
Dies wird in unserem Artikel besprochen.
Leider hören viele Frauen, die schon lange von der Geburt ihres ersten Kindes träumen, täglich die Diagnose Unfruchtbarkeit. Besorgt blicken sie auf den nächsten Schwangerschaftstest, der nicht die begehrten zwei Linien verspricht. In diesem Fall gehen Mädchen in ihrer Verzweiflung in die Geburtsklinik, um den Grund für die fehlende Empfängnis herauszufinden. Und es scheint, dass die Frau nach allen Indikatoren absolut gesund ist, aber es findet keine Befruchtung statt. Basierend auf einer Reihe zusätzlicher Studien verordnet der behandelnde Facharzt bei Verdacht auf Unfruchtbarkeit ein Verfahren zur Überprüfung des Zustands der Eileiter.
Lesen Sie auch:
Wie bereits erwähnt, spielen die Eileiter die Rolle einer Art Kanal, durch den sich die reife Eizelle und das Sperma bewegen. Pathologien der Eileiter verhindern eine Empfängnis, daher muss eine Frau einen schwierigen Behandlungsweg durchlaufen, wenn diese Krankheit erkannt wird. Am häufigsten werden in den Eileitern folgende Pathologien festgestellt:
- Obstruktion;
- das Vorhandensein von Klebstoffformationen;
- Verletzung des Ziliargewebes.
Viele Vertreter des schönen Geschlechts, die noch nie einen solchen Eingriff erlebt haben, fragen sich: Ist es schmerzhaft, die Durchgängigkeit der Eileiter zu überprüfen? Dieses Verfahren kann nicht als schmerzlos und angenehm angesehen werden. Welche Empfindungen eine Frau bei der Untersuchung ihrer Eileiter verspürt, hängt von der Art der durchgeführten Diagnose ab. Schauen wir uns die Hauptprobleme im Zusammenhang mit diesem Verfahren genauer an.
Hauptarten der Tubenuntersuchung
Glücklicherweise verfügt die moderne Medizin über eine Reihe von Instrumenten, mit denen sich der Zustand der Eileiter bestimmen lässt, insbesondere:
- Röntgen (sog. Echohysterosalpingoskopie);
- laparoskopisch (Fertiloskopie);
Die gebräuchlichste Methode ist das Röntgen. Diese Methode zur Untersuchung der Eileiter wurde in unserem Land Anfang der 80er Jahre eingesetzt. Im Laufe der Zeit wurde dieses Verfahren verbessert und gilt heute als absolut unbedenklich, da im Forschungsprozess keine Röntgenstrahlen eingesetzt werden.
Die laparoskopische Methode gilt als loyal, weniger schmerzhaft und modern. Eine Frau kann auch aufgefordert werden, sich einem Eileiter-Durchgängigkeitstest – HyFoSy – zu unterziehen. Schauen wir uns die Merkmale jedes Verfahrens an.

Diese Manipulation gilt als ambulant und nimmt wenig Zeit in Anspruch. Ein spezieller Katheter aus flexiblem Material wird in den Gebärmutterhalskanal des Fortpflanzungsorgans eingeführt. Seine Dicke beträgt durchschnittlich 2,5 mm. Das Ende des eingeführten Katheters muss bis zur Gebärmutterhöhle reichen. Am freien Ende des Katheters wird ein spezieller Ballon angebracht, der verhindert, dass dieser aus der Gebärmutterhöhle herausfällt.
Anschließend wird ein Sensor in den Vaginalgang eingeführt, über den eine transvaginale Ultraschalldiagnostik durchgeführt wird. In die Katheteröffnung wird warme Kochsalzlösung gegossen. Wie die Praxis zeigt, reichen 4-5 ml aus, um den Zustand der Eileiter zu bestimmen. Abhängig von der Krankheit und den physiologischen Eigenschaften der Frau kann die Menge dieser Flüssigkeit unterschiedlich sein. Auf dem Monitor ermittelt der untersuchende Facharzt den Zustand der Eileiter.
Bei einer Röntgenaufnahme wird zusätzlich Flüssigkeit durch den Katheter injiziert. Der Arzt macht eine Röntgenaufnahme, die den Zustand der Eileiter vor dem Eingriff und nach der Verabreichung von Kochsalzlösung zeigt. Bei normaler Durchgängigkeit der Eileiter sollte Flüssigkeit in die Bauchhöhle gelangen. Andernfalls wird eine Obstruktion diagnostiziert.
Merkmale der laparoskopischen Untersuchung
Die Untersuchung der Eileiter mittels Laparoskopie wird allgemein als konventioneller transvaginaler Ultraschall bezeichnet. Diese Manipulation wird unter Kurznarkose durchgeführt, da der Sensor durch eine Öffnung in der Vorderwand des Peritoneums in den Hohlraum der Eileiter eingeführt wird. Diese Wunde heilt ziemlich schnell.
Der Arzt kann den Zustand der Eileiter in Echtzeit feststellen, da die vom Sensor übermittelten Informationen auf einem speziellen Monitor angezeigt werden. Leider ist es auf diese Weise nicht möglich, den Zustand der Schleimhaut der Eileiter zu bestimmen, was für eine korrekte Diagnose sehr wichtig ist.
Nur wenige medizinische Zentren führen neben dem laparoskopischen Eingriff auch eine Chromohisterosalpingoskopie durch. Bei diesem Eingriff wird der Zustand der Flimmerhärchen der Schleimhaut und der Längsfalten mithilfe einer speziellen Hochpräzisionsoptik ermittelt.
Was ist HyFoSy?
Der Eileiter-Durchgängigkeitstest wird ohne die Gabe von Anästhetika durchgeführt und gilt als nicht-invasiv. Zunächst führt der Arzt eine transvaginale Ultraschalluntersuchung durch. Anschließend wird ein Spekulum in den Vaginalgang eingeführt. Dies ist notwendig, um den Halsbereich des Fortpflanzungsorgans zu reinigen und zu desinfizieren. Anschließend wird ein Katheter durch den Gebärmutterhals eingeführt und das Spekulum entfernt. Durch ein Loch in einem flexiblen dünnen Schlauch wird Schaum, der aus Luftblasen besteht, in die Eileiter injiziert.
Wenn sich die Eileiter in einem normalen Zustand befinden, gelangt der Schaum in die Bauchhöhle und löst sich innerhalb von 24 Stunden vollständig auf. Wenn eine Pathologie festgestellt wird, bleibt der injizierte Schaum in den Eileitern hängen und wird innerhalb weniger Stunden in Form von Ausfluss über den Vaginalgang ausgeschieden.
Wie bereitet man sich auf den Eingriff vor?
Bei der Verschreibung einer solchen Manipulation wird der Geburtshelfer-Gynäkologe der Frau unbedingt mitteilen, an welchem Tag des Menstruationszyklus die Eileiter überprüft werden sollen. Wie die Praxis zeigt, ist es am besten, einen solchen Eingriff in der ersten Phase des Zyklus oder während des Eisprungs durchzuführen, wenn die Eileiter maximal erweitert sind.
Bei der Planung einer solchen Studie muss eine Frau eine Reihe vorbereitender Maßnahmen durchführen:
- Machen Sie Tests (Blut, Urin, Abstriche usw.) – dies ist notwendig, um das Vorhandensein entzündlicher oder infektiöser Prozesse auszuschließen;
- seit dem Ende der letzten Menstruationsblutung keinen Geschlechtsverkehr mehr haben;
- die Haare an den äußeren Genitalien rasieren;
- Unmittelbar vor dem Eingriff müssen Sie Blase und Mastdarm entleeren.
Ist es möglich, die Durchgängigkeit der Eileiter zu Hause zu überprüfen?
Eine unabhängige Überprüfung des Zustands der Eileiter ist ohne den Einsatz spezieller Geräte nicht möglich. Eine Frau kann das Vorliegen einer solchen Pathologie nur dann vermuten, wenn bestimmte Symptome auftreten. Die wichtigsten Anzeichen einer Verstopfung der Eileiter sind:
- Entwicklung eines entzündlichen Prozesses in den Eileitern, begleitet von Schmerzen;
- Störung des Menstruationszyklus;
- grünlicher Ausfluss aus dem Vaginalgang;
- Blutung;
- Schmerzanfälle unterschiedlicher Intensität im unteren Bauchsegment;
- unangemessener Anstieg der Temperaturschwelle;
- Ausbleiben einer Empfängnis während systematischer sexueller Beziehungen mit demselben Partner.







