Как установить точный день зачатия. Способы посчитать срок беременности.
Многие родители желают спланировать дату рождения ребенка. Одним хочется, чтобы ребенок родился летом, другим - зимой. Если в семье уже есть малыш, то дату рождения второго ребенка можно спланировать рядом или далеко. Из этой статьи вы узнаете какими методами можно определить дату зачатия будущего ребенка.
Как определить дату зачатия ребенка по календарю?
Чтобы ваше желание сбылось нужно знать, как определить дату будущей беременности правильно. Рассчитать дату можно благодаря всевозможным таблицам и калькуляторам, а также можно воспользоваться простой схемой на календаре.
Выбирайте возможную дату рождения малыша, отметьте число на неделю назад от желаемой даты, к этой дате прибавьте 3 месяца и 2 недели. То число, которое вы видите и есть дата зачатия ребенка.
Этот метод является не точным, потому что невозможно просчитать и точно определить беременность и роды. Эти расчеты приблизительны и дата рождения ребенка будет варьироваться в течение 2-3 недель. Поэтому при расчете следует учитывать, что день рождение вашего сына или дочки будет приблизительно через 40 недель.
Однако роды с точностью в 40 недель проходят крайне редко, чаще всего неделя раньше, неделя позже. Иногда роды могут наступить на 37 неделе и 41, и тут все расчеты по оказываются напрасными.
Конечно, можно сориентироваться на определенную дату зачатия, но она не точна, скорее всего, вы сможете угадать с неделей, а уж с месяцем рождения так точно.
Менструальный цикл
Способ, позволяющий определить дату в медицинских учреждениях очень прост и вы сами сможете им воспользоваться. Если у вас, четкий без сбоев менструальный цикл, то определить дату зачатия можно с точностью до дня. Ей считается первый день задержки последней менструации.
Женщины, не имеющие проблем с менструальным циклом, могут зачать ребенка в течение 10 дней с первого дня последней менструации. Зачастую женщины не знают точной даты зачатия и опираются только на свой цикл.
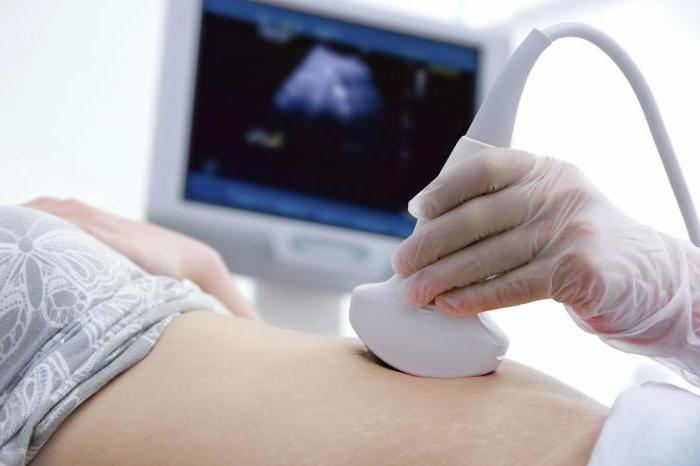
Современное УЗИ поможет определить день зачатия ребенка, и выявит нежелательные патологии. Самая точная дата может быть определена между 8 и 17 неделями ультразвукового обследования. Этот способ широко используют врачи-гинекологи, что дает им почти 100% точность в установлении даты родов.
Если вы решили определить дату зачатия, то нужно знать, что только 5% детей рождаются в срок. Все зависит, как протекала беременность, какой плод крупный или мелкий, как себя чувствовала беременная и как она питалась.
Метод Йонаса
Существует метод, который помогает определить дату зачатия по лунному календарю. Он был разработан гинекологом Евгением Йонасом еще в прошлом веке. Благодаря тому, что по этому методу были диагностированы свыше тридцати тысяч женщин, можно считать его очень достоверным.
Согласно методу Евгения Йонаса очень важным является тот лунный цикл, при котором произошло рождение самой женщины. Непосредственно с этой фазы отсчитывается лунный цикл. При этом самый благоприятный момент для зачатия будущих потомков выпадает на ту фазу Луны, которая наблюдалась во время рождения беременной женщины. Несмотря на простоту описанной методики, определить дату сложно. Как правило, точно определить день зачатия может только оборудование, при этом погрешность в несколько дней считается допустимой.
Часто дату зачатия определить сложно в силу наличия некоторых помех, среди которых особое внимание уделяется менструальному циклу женщины и его различных нарушениях. Если же следовать только методики Евгения Йонаса, то следует запомнить, что самые благоприятные возможности зачатия ребенка выпадают на полнолуние, а также за два дня после и до него. Подтверждением этой теории являются случаи, когда зачатия происходили во время менструаций, в отсутствии подтвержденной овуляции и даже при применении противозачаточных средств.
Тем не менее, научное сообщество отвергает этот метод и утверждает, что на данный момент точную дату зачатия определить невозможно никакими методами, т.к. непосредственно зачатие может произойти даже на пятый день после полового сношения. На сегодняшний день можно считать, что тайна зачатия остается тайной и узнать тот ключевой момент, когда сперматозоид слился с яйцеклеткой невозможно, независимо от того, какая фаза Луны при этом наблюдалась. Единственным более или менее конкретным методом является определение даты с помощью приборов с погрешностью в несколько дней.

Для того чтобы спланировать беременность, необходимо знать об овуляции. Со дня вашей последней менструации прошло 12-15 дней? Значит, наступили те самые удачные дни. В основном беременность длится 38 недель, но порой сложно определить точное время слияние сперматозоида и яйцеклетки, поэтому акушеры говорят о 40 неделях беременности.
При желании период овуляции можно изучить и определить наиболее подходящий день для зачатия. Некоторые женщины считают, что невозможно определить точное время овуляции. Жаль, конечно, что яйцеклетка не имеет звоночка, которым бы сообщала, что готова к зачатию, так бы всем женщинам жилось бы гораздо спокойней. Но может быть стоит понаблюдать за своим организмом, существует целый ряд признаков, которые сообщают о периоде подходящем для зачатия.
Чтобы определить дату планируемого зачатия, вы должны знать главный признак наступившей овуляции: изменение шейки матки. Определить овуляцию может и сама женщина, не обращаясь за консультацией к врачу. При наступившей овуляции шейка матки мокрая (со слизью), канал приоткрыт. Овуляция отсутствует при твердой и сухой шейке.
Каждой женщине желающей забеременеть, следует знать, как определить зачатие ребенка и не пропустить дни овуляции. Каждой паре желающей завести ребенка, нужно знать, что вредные привычки могут не только снизить шанс зачатия, но и навредить уже зародившемуся малышу.
Узнать дату родов по дате зачатия очень просто, если в организме женщины нет гормональных сбоев, а плод здоров. Также по данной дате можно практически наверняка узнать и пол ожидаемого ребенка. Ученые не выяснили, как работает эта таблица, но в девяноста процентов случаев она говорит правду. Как узнать дату зачатия? Эту вещь должна знать и уметь каждая женщина, ведь она крайне важна. Предлагаем ознакомиться с методами, которые помогут установить истину.
Дата зачатия: что это?
Это тот день, когда произошло слияние мужской (сперматозоид) и женской (яйцеклетка) половых клеток. Это возможно в моменты овуляции, когда женская клетка выходит в зону брюшной полости из яичника, но продолжительность данного периода крайне мала, он длится всего двое суток. Беременность может наступить именно в эти два дня или за 2-3 дня до, но после уже невозможно. Дело в том, что сперматозоиды могут просуществовать в женском организме до трех дней, и вероятность того, что один из них дождется своего часа, крайне велика.
Для чего необходимо знать дату?
Это знать крайне важно, так как можно узнать срок беременности. По дате зачатия врачи могут установить более точную дату родов, а будущие мамочки, воспользовавшись табличкой, которую мы представим в дальнейшем содержании, заранее определят пол малыша. Дату необходимо знать для прохождения необходимых обследований, которые делаются на определенных неделях. Помимо этого, в первые недели беременности плод очень уязвим, и в этот период необходимо придерживаться правильного питания, здорового образа жизни.
Как узнать дату зачатия, должна понимать любая девушка. Беременность не всегда бывает запланированной, и возникают ситуации, когда женщина решает ее прервать. Процедуру важно произвести до семи недель после зачатия, чтобы снизить риск осложнений и побочных эффектов.
Так как расчет дня зачатия напрямую зависит от дня овуляции, правила подсчета пригодятся тем женщинам, которые планируют завести малыша. Пользуясь калькулятором, можно наверняка узнать самый подходящий день для интимной близости, чтобы забеременеть или же, напротив, избежать этого.
Наконец, знать дату важно, когда возникают споры насчет отцовства. Конечно, можно сдать анализы на ДНК, но это дорогостоящая процедура, и для нее нужны и малыш, и отец, а второй не всегда может присутствовать.
Как понять, наступила ли беременность?
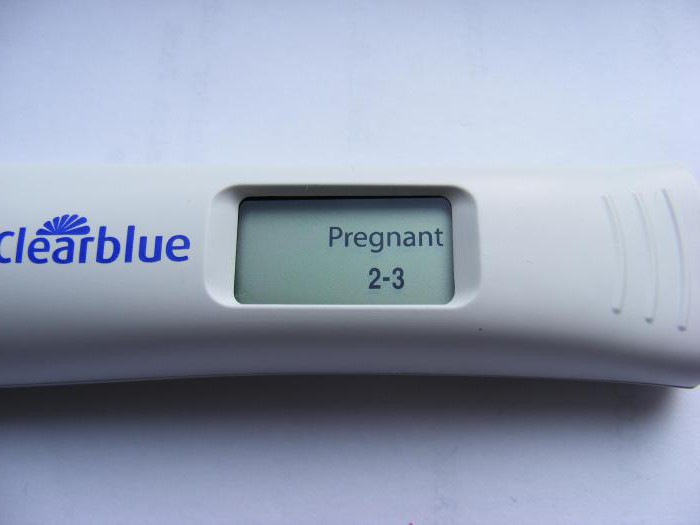
Если месячные отсутствуют (у вас задержка), это может быть признаком произошедшего зачатия. До наступления задержки можно сдать анализ крови, который покажет количество хорионического гонадотропина - гормона, резко возрастающего при наличии беременности.
Если месячные отсутствуют, то приобретается тест. Наличие отрицательного ответа еще не гарантирует отсутствия плода, просто тест может быть бракованным, или срок ваш еще слишком мал, и гормон не успел выработаться в нужном количестве.
Если тесты стабильно показывают отрицательный результат, обратитесь в женскую консультацию к гинекологу, у вас может быть гормональный сбой.
Высчитываем день оплодотворения по менструальному циклу
Можно узнать дату зачатия по месячным, но она будет не самой точной, так как расчет срока ведется с (начала) последней менструации. Не факт, что именно тогда вы могли забеременеть. Оплодотворение могло произойти до (и такое бывает, но редко) или же после последних месячных. Итак, если вы судите по менструации, как это делают врачи, то срок отсчитывается с первого, но не завершающего дня последних месячных. Отнимите от этой даты три месяца, прибавьте семь дней, таким образом вы сможете узнать предполагаемый день родов. Он тоже не будет точным, так как циклы у всех разные, да и дата зачатия все же остается под вопросом.
Планируем беременность
Календарь менструального цикла должна вести каждая девушка, вне зависимости от наличия в жизни половых контактов. Календарь поможет отследить задержки, которые могут указывать не только на наличие беременности, но и на гормональные сбои.
Календарик может помочь рассчитать оптимальные периоды для зачатия ребенка. Как правило, овуляция происходит всегда в середине МЦ, который рассчитывается с первого дня (начала) последней менструации по первый день предстоящей и составляет от 28 до 30 дней. Соответственно, выбираем для зачатия серединку - три дня, из них два точно будут датами овуляции. Остальные дни до нее и после считаются "бесполезными", но все же бывало немало случаев, когда беременность происходила именно в те периоды, поэтому пользоваться календариком для "безопасности" не рекомендуется.
Календарик поможет запланировать пол малютки. Как правило, девочки рождаются после интимной близости, которая произошла за пару дней до овуляции. Мужские клетки в этот период уже менее активны и остаются самые выносливые и сильные, что гарантирует женский пол. Если половой акт произошел в дни овуляции, то будет мальчик, ведь яйцеклетку оплодотворит не самый выносливый, а самый активный.
Электронный тест
Как узнать точную дату зачатия, если у вас нерегулярный цикл, и вы теряетесь в догадках? Поможет удобная, сравнительно новая разработка - электронный тест. Как узнать дату зачатия ребенка с помощью этого приспособления? Пользоваться им предельно просто, точно так же, как и обычным тестом, который указывает только полоски. Электронный тест укажет примерный, но все же довольно правдивый срок, просто отнимите количество дней, и более точная дата зачатия будет определена. Посмотрите в своем календаре цикл, "примерьте" к нему дату, высчитанную с помощью теста, и подкорректируйте расчет, сдвинув число на день овуляции.
Ультразвуковое исследование
Узнать дату зачатия по УЗИ довольно сложно, так как эта процедура необходима лишь для подтверждения акушерского "вердикта". Вам все равно днем зачатия будет установлен день, когда начались последние месячные.
Узнать срок по дате зачатия просто. Установить дату родов гораздо сложнее, она высчитывается, исходя из множества факторов. Это акушерское предположение дня зачатия, от него отсчитывается сорок недель. Малыш может родиться и на 37-й, и на 42-й, и на 28-й неделе. УЗИ тоже не укажет достоверных сроков родов, лишь период, в который кроха предположительно появится на свет. Также в расчет берутся масса плода, первое шевеление и множество прочих факторов.
Можно ли узнать дату зачатия по дате рождения?
Когда малыш уже появился на свет, вы можете узнать, опять же, предположительную дату зачатия. Зачем это надо? Многие хотят это знать просто ради любопытства, а кому-то это помогает в определении отцовства.
Итак, от даты рождения уберите неделю, прибавьте три месяца. К получившемуся результату опять прибавьте две недели. Это будет предположительная дата зачатия, и вы сможете убедиться в правильности своего убеждения по поводу отца или же опровергнуть его.
Итак, мы ознакомились с методами того, как узнать дату зачатия. Можно ли по ней определить половую принадлежность будущего младенца? Как планировать рождение сына или дочки, ориентируясь на дни овуляции?
Как узнать пол?
В интернете по советам друзей и родственников многие пары желают узнать пол ребенка. По дате зачатия, по группе крови, по использованным позам - каких только методов нет! Доверять им или нет - дело сугубо личное, но все же можно попробовать. Проще узнать пол ребенка по дате зачатия, для этого созданы таблицы мудрецами Востока. Некоторым из них, например китайской, уже более семи веков, и они хранятся в музеях. Не нужно ехать в Пекин, чтобы взглянуть на эту табличку, предлагаем ее вашему вниманию в данной публикации.
Как узнать пол ребенка по дате зачатия: таблица из Китая
Данная табличка поможет спланировать пол своего ребенка или определить его раньше УЗИ. Верхние цифры - месяц зачатия, идущие сверху вниз - возраст будущей матери. Буквы на пересечении - значение пола. Чтобы правильно воспользоваться таблицей, необходимо к своему возрасту прибавить девять месяцев, ведь китайцы считают его не от рождения, а от месяца зачатия.
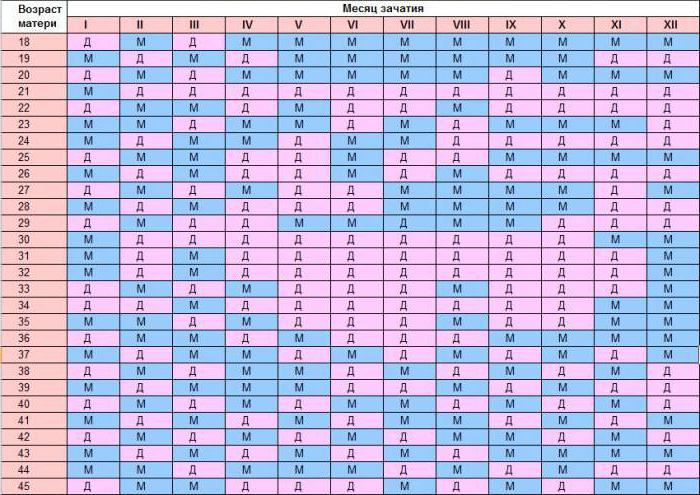
Как узнать дату зачатия, мы уже писали, здесь важен не конкретный день, а месяц, в котором была овуляция и произошло оплодотворение. Соответственно, чтобы узнать заранее, кто родится, запланировать его, эта таблица поможет, ведь никогда нельзя быть на сто процентов уверенными, что зачатие произошло или произойдет в конкретный день.
Возможные погрешности таблицы
Многие пары все планируют, и беременность не является исключением. Родителям важно, чтобы родился малыш летом или зимой, и поэтому выбирают сами дату его зачатия. Многим неважно, будет это сыночек или дочка, но все же есть люди, которые намерены родить малютку определенного пола. Это может быть связано с тем, что уже есть три сына, и хочется уже, наконец, заплетать дочурке косички, покупать ей нарядные платья. На сто процентов доверять таблице нельзя, и сейчас расскажем, почему.
Узнать пол по дате зачатия с таблицей просто, если ваша овуляция происходит в средних числах месяца или в конце. Если же она происходит в первых числах месяца, то может существовать огромнейшая разница. Как мы уже писали, мужские половые клетки способны прожить в женской матке до нескольких дней. Если половой акт произошел в последних числах месяца, а не в первых, то существует большая вероятность того, что оплодотворение произойдет уже в следующем месяце.
Более точную информацию о поле малыша родители могут узнать по результатам УЗИ, но и это исследование иногда может дать неверную информацию.
Бабушкин метод распознать пол
Люди старшего поколения умеют определять пол будущего младенца, всего лишь посмотрев на мать. Говорят, что девчонки красу отнимают, а мальчики прибавляют! Если у вас появились прыщики, контуры лица расплылись, то, вероятнее всего, вы родите дочку. Если же кожа стала более здоровой на вид, пропала угревая сыпь, контуры лица стали более четкими, то ждите сына!
Можно посмотреть и на животик. В вытянутых вперед, ровных животиках живут мальчишки. Если посмотреть на будущую маму со спины, то беременность будет незаметной, так как весь живот подался вперед. Девчонки животик распределяют по бокам, он не сильно выдается вперед, зато хорошо расплывается по сторонам!
Еще можно следить за своими желаниями. Мальчики менее прихотливы, и вам не захочется в середине зимы, да еще и ночью, отведать свежего арбуза. Это для примера. Если вы заметили, что возникает потребность поесть то, что обычно не потребляли в пищу, можно предполагать, что вы ожидаете появления на свет дочки.
Надеемся, данная публикация не только будет интересной, но и принесет пользу. Желаем вам и вашим малюткам огромного здоровья, а это важнее пола!
Итак, чтобы самостоятельно рассчитать срок беременности и по нему определить предполагаемый день родов, необходимо вспомнить дату начала последних месячных. Именно на ее основе составляются все вычисления. От этой даты необходимо вычесть 3 месяца и прибавить к результату еще 7 дней. Получившееся число и будет предполагаемым сроком рождения вашего долгожданного малыша.
К примеру, дата последней менструации – 22 апреля. Значит, от этой даты нужно вычесть 3 месяца. Отнимаем и получаем – 22 января. К этой цифре прибавляем еще 7 дней и получаем 29 января – этот день и будет предполагаемой датой рождения.
Стоит отметить, что такой способ вычисления лучше всего подходит женщинам с регулярным менструальным циклом, который длится 28 дней.
4 альтернативных способа расчета срока родов
- 1. Узнать срок родов, с довольно высокой точностью, можно посетив кабинет гинеколога. Врач не будет назначать для этого никаких анализов, он просто измерит размер матки, которая будет увеличена в размерах в соответствии с возрастом плода. Однако, такой метод расчета даты появления на свет малыша эффективен лишь в первый триместр беременности. На поздних строках (во 2-ом и 3-ем триместре) у каждой женщины увеличение размеров матки происходит с различной интенсивностью, в зависимости от индивидуальных особенностей организма.
- 2. Рассчитать дату родов можно по овуляции, являющейся тем самым благоприятным периодом, в который вероятнее всего и происходит зачатие. В такие дни женщина, обычно, испытывает повышенное сексуальное влечение. Кроме того, ее выделения (цервикальная жидкость) становятся более липкими и густыми, базальная температура тела повышается на несколько десятых градуса, приподнимается шейка матки, а молочные железы уплотняются и становятся болезненными.
Итак, чтобы выяснить, когда же родится ваш малыш, по овуляции, необходимо к этому дню прибавить 280 дней (продолжительность беременности). Получившийся срок и будет датой рождения. Если же период, в который произошла овуляция, неизвестен, то высчитайте середину последнего менструального цикла, а потом прибавляйте к ней остальное.
Точно так же можно выполнить вычисления и по дате зачатия. Однако следует знать, что этот срок не всегда совпадает с днем, в который произошел половой акт. Оплодотворение яйцеклетки, как правило, происходит только на третий день.
- 3. Аппаратное вычисление с помощью ультразвуковых волн также можно отнести к наиболее эффективным методам, которые позволяют определить срок родов с точностью до 1-3 дней. Наиболее верными расчеты будут, если УЗИ делать в период 11-14 недель беременности.
- 4. Рассекретить тайну даты рождения вашего ребенка поможет его первое шевеление, которое обычно происходит на 20-й неделе (у первородящих) и на 18-й – при второй и последующей беременности. В давние времена, когда не было УЗИ, такой метод вычисленя срока родов был, чуть ли не единственным.
Как только будущая мама почувствует в животе первые ощутимые толчки своего малыша, то с этого момента следует отсчитать 20 недель. Получившаяся дата и будет вероятным днем появления на свет ребенка. Если роды не первые, шевеления обычно ощущаются раньше – на 18 неделе, поэтому прибавлять к этому сроку придется не 20, а 22 недели.
Эффективность аппаратных методов в расчете срока родов
Исследование плода в третьем триместре на аппарате УЗИ позволяет с высокой точностью определить дату беременности, а значит и предполагаемый срок родов. Дело в том, что только при помощи ультразвуковой диагностики доктор может наблюдать состояние плаценты, положение головы малыша по отношению к входу в малый таз, уровень открытия шейки матки, признаки зрелости плода, а также множество других важных факторов. Все эти параметры являются решающими в вопросе определения готовности будущего малыша и его матери к родам.
Отклонение от установленного срока – это норма?
Как уже говорилось выше, все калькуляции предполагаемой даты родов являются не более чем примерным ориентиром, на который не стоит сильно полагаться. По статистике в назначенный день рожают всего 17% женщин, тогда как остальные 83% - либо раньше, либо позже. Таким образом, можно сделать вывод о том, что предсказать с высокой точностью дату начала родовой деятельности не способен ни один специалист, каким бы умным и квалифицированным он ни был.
В норме роды могут наступить в промежутке от 38 до 42 нед. беременности. Появление на свет ребенка не будет ни преждевременным, ни запоздалым, а нормальным и физиологичным. Иногда по определенным причинам родовая деятельность может начаться преждевременно. Такое случается из-за отклонений в развитии плода, стрессовых ситуаций, различных патологических процессов, происходящих в организме матери, наследственных факторов и т.д.
Нередко происходит и перенашивание беременности из-за того, что в первом триместре были какие-либо осложнения. Кроме того, следует учитывать наследственность по материнской линии. Если ваша мама и бабушка рожали намного позже установленного срока, то, скорее всего, то же самое ожидает и вас. Поэтому очень важно осознавать, что расчет срока родов – вопрос очень сложный, условный и индивидуальный для каждой будущей мамы.
Как влияют на дату родов особенности менструального цикла?
На срок родов также влияет продолжительность менструального цикла женщины. К примеру, если он превышает стандартные двадцать восемь дней, то, скорее всего, и беременность продлится больше сорока недель, и наоборот. Однако в данном случае отклонение в ту или иную сторону обычно не составляют не более 5 суток. Стоит отметить, что в таких расчетах нередко допускаются ошибки, поскольку очень часто за месячные принимают обычное кровотечение, открывшееся уже после оплодотворения яйцеклетки.
Каждая женщина, узнав о том, что скоро станет мамой, хочет понять, когда же произойдет первая встреча с малышом. Для этого нужно выяснить срок беременности, посчитать его можно несколькими способами.
Но даже самые точные расчеты дадут только , ведь не всякая беременность длится ровно 40 недель. Ориентировочные сроки устанавливаются врачом при постановке на учет и в течение 9 месяцев могут быть немного скорректированы.
Посчитать срок беременности можно разными способами. У каждого есть свои плюсы и минусы. Одни подсчеты легко провести дома самостоятельно, вооружившись календарем, другие методы определения срока требуют помощи врача и медицинского оборудования.
По дате овуляции (зачатия)
Этот метод подсчета является наиболее точным, особенно на ранних сроках. Зачатие способно произойти только в период , который длится несколько часов, и в течение следующих суток, пока яйцеклетка остается в фаллопиевой трубе. Если сперматозоиды попадают в матку позже, то оплодотворение уже невозможно.
Определить день, в который произошла овуляция, можно тремя способами:
- Календарный . Чаще всего менструация начинается ровно через 2 недели после овуляции. Зная продолжительность , можно рассчитать день, когда яйцеклетка вышла из яичника и находилась в маточной трубе – период зачатия. Например, если от начала одних месячных до начала других проходит 30 дней, то расчет овуляции будет таким: 30-14=16 (на 16-17 день цикла произошло зачатие). Но этот метод оказывается неподходящим в тех случаях, когда овуляция или , то есть происходит не через 14 суток, а через 10-13 или 15-18. Такой расчет не удастся также выполнить женщинам с .
- . Принцип работы этого теста основан на выявлении высокого уровня лютеинизирующего гормона в моче или слюне. Его количество меняется на протяжении всего цикла и достигает максимума накануне овуляции. Когда тест дает , это значит, что зачатие может произойти в ближайшие 24-48 часов. В аптеках можно приобрести , которые реагируют на концентрацию лютеинизирующего гормона в слюне. Они бывают предназначены для одного или нескольких применений. Более распространенным вариантом являются стрип-полоски, определяющие уровень ЛГ в моче.
- График . Такой способ требует длительного измерения температуры в прямой кишке. Процедуру нужно делать с утра, не вставая с кровати. Все данные ежедневно записывать. Овуляция на графике будет определяться резким повышением значений на 0,4-0,6 градуса. В первой половине цикла она не более 37°C, в день выхода яйцеклетки из яичника увеличивается и держится примерно на одном уровне до наступления следующих месячных. Минусом этого способа является то, что подобные изменения могут быть вызваны не овуляцией, а, например, недавним половым актом или начинающейся простудой.
Не стоит путать день полового акта и день зачатия. Оплодотворение яйцеклетки возможно на протяжении 24-36 часов после овуляции. Сперматозоиды, попадая в организм женщины, могут оставаться живыми до 7 дней. То есть в течение недели (чаще 3-5 дней) после полового акта может произойти зачатие.
По дате начала менструального цикла
Так рассчитывается акушерский срок беременности. Он не учитывает, в какой именно день наступило зачатие и началось развитие эмбриона. Поэтому он не совсем точен, погрешность может составлять от 7 до 14 суток.
Как посчитать срок беременности по последним месячным? Сначала нужно вспомнить, когда они начались. Для дальнейших расчетов лучше приготовить календарь. Необходимо определить количество дней с первого дня последнего менструального кровотечения до сегодняшнего. Это и будет акушерским сроком беременности.

Выяснить предполагаемое время рождения ребенка можно следующими способами:
- От начала последних месячных отсчитать 40 недель.
- От начала последней менструации отнять (отсчитать обратно) 3 месяца, а затем прибавить 1 неделю. Эту календарную дату перенести на год вперед.
Например, последние месячные у женщины начались 20 октября 2016 года. Согласно 1 способу, прибавляем 40 недель, получается предполагаемая дата родов – 27 июля 2017 года. Высчитываем 2 способом: 20 октября минус 3 месяца – 20 июля, плюс 1 неделя – 27 июля. Даты совпадают, оба вычисления верны.
Такой способ подсчета оказывается наиболее точным для женщин с 28-дневным менструальным циклом. Как сделать проще - правильно посчитать срок беременности поможет онлайн калькулятор, но опять же только для эталонного цикла. В других случаях надежнее подтвердить дату сможет врач.
По дате первого шевеления
Метод определения даты родов по первому шевелению используется уже более 100 лет. Он был очень актуален в тот период, когда медицинские технологии и знания были не развиты. Сейчас врачи его не используют, так как другими способами посчитать срок беременности в неделях можно более точно.
Считается, что первое шевеление происходит ровно в середине беременности. Исходя из этого, можно рассчитать предполагаемую дату родов. Эмбриональное развитие плода продолжается 38 недель. Значит, ко дню, когда женщина почувствовала первые толчки, нужно прибавить 19 недель – это будет предполагаемой датой родов. А если отнять такой же промежуток времени, получим дату зачатия.
Но погрешность такого расчета очень велика:
- С помощью современного медицинского оборудования установлено, что ребенок может начать шевелиться уже на 12 неделе беременности, но женщины чувствуют его позже.
- Чаще всего женщины, которые будут рожать впервые, начинают чувствовать шевеления малыша на 20 неделе, а те, у кого уже есть дети, пораньше - на 18. Получается, что расчеты даты родов будут такими: ко дню первого шевеления прибавляем 18 недель (для тех, у кого беременность первая) или 20 недель (для повторных беременностей).
- У всех женщин чувствительность разная. По наблюдениям врачей раньше всех шевеления определяют худощавые женщины, ведущие малоподвижный образ жизни. Они отмечают их уже на 14 неделе беременности.
С учетом того, что сама беременность может протекать от 38 до 42 недель, погрешность при таком расчете становится еще больше. Врачи отмечают в карте день первого шевеления, но он не используется для корректировки предполагаемой даты родов.
По данным измерений матки
С определенного срока, а именно с 6 месяца, высота стояния дна матки в сантиметрах соответствует количеству недель вынашивания. Поэтому, измерив этот параметр, можно рассчитать приблизительную дату родов и срок беременности.
Высотой стояния дна матки называют расстояние от верхнего ее края до лонного сочленения. Гинеколог измеряет ее с 14-16 недели, до этого срока она расположена за лобковой костью, и узнать ее размеры можно только при влагалищном обследовании.
Из инструментов потребуется только сантиметровая лента. Нужно лечь на спину, предварительно опорожнив мочевой пузырь. Освободить живот от одежды и осторожно прощупать его по долевой линии: в том месте, где упругий живот основа становится мягким, расположено дно матки (ее верхняя граница). Измерить нужно от этой точки до лонного сочленения.
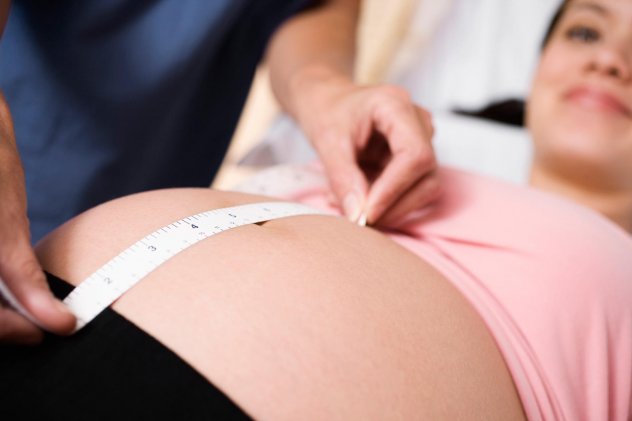
Чтобы было проще найти верхнюю границу матки, можно ориентироваться на нормативные показатели :
- на 12 неделе она достигает верхнего края лобковой кости, размеры всей матки соотносимы с величиной головы новорожденного ребенка, прощупать и измерить ее еще нельзя;
- на 16 неделе – расположена в 6 см от лонного сочленения, нужно прощупывать расстояние от пупка до лобковой кости;
- на 20 – на 12 см выше лона, определяется примерно на 2 пальца ниже пупка;
- на 24 – прощупывается в 22-24 см от лобка, как раз в районе пупка;
- на 28 – 27-29 см, это примерно на 2-3 пальца выше пупка;
- на 32 – устанавливается в 31-33 см от лона, прощупывается между пупком и началом грудины примерно посередине;
- на 36 – 35-37 см, определяется на уровне начала грудины;
- на 40 неделе ребенок располагает головку в тазовых костях, и матка немного опускается, высота стояния ее дна – 32-33 см, прощупывается между пупком и началом грудины.
Как посчитать, какой сейчас точный срок беременности и когда наступят роды, зная высоту стояния дна матки? Это можно сделать, когда показатель достигнет 24 см. С этого срока количество недель беременности такое же (24 и более). Учитывая, что вся беременность длится 40 недель, расчеты сделать несложно.
Точность этого метода невысока, поэтому в настоящее время он практически не используется. Но эти измерения все равно проводятся, их цель – выявить возможные осложнения. Если высота стояния дна матки не соответствует сроку беременности, это может быть признаком , пузырного заноса, опухоли и других патологий.
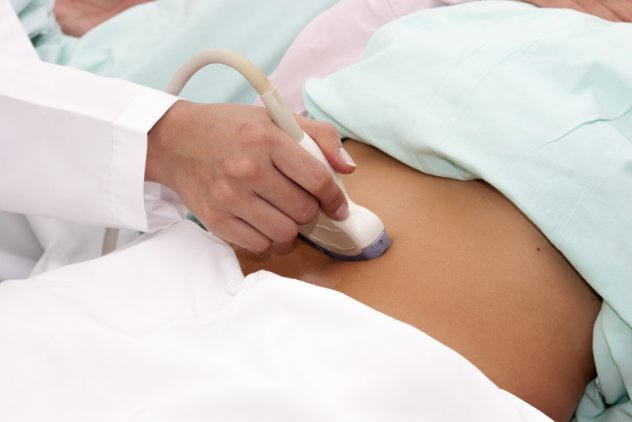
УЗИ
УЗИ может быть проведено на ранних сроках. Уже с 3-5 недели начинает визуализироваться плодное яйцо, определение его расположения помогает исключить , а диаметр – установить срок.
На 5-6 неделе просматривается сам эмбрион, врач замеряет копчико-теменной размер (). Существуют нормативные значения этого показателя для определенных периодов. Путем из сравнения рассчитывается срок беременности и приблизительная дата родов.
Во 2 и 3 триместрах во время УЗИ измеряются следующие показатели:
- бипариетальный размер – отрезок между теменными буграми;
- окружность головы, грудной клетки и живота;
- длина кости бедра.
Для всех этих значений также существуют нормы. Путем сопоставления значений измерений можно высчитать срок беременности и предположить дату родов. Но так как с каждой неделей все больше проявляются индивидуальные различия, вероятность погрешности постоянно растет. На размерах плода отражаются заболевания матери, наследственные факторы, особенности течения беременности. Поэтому к концу вынашивания ребенок может весить 2700 гр или 4500 – оба варианта будут нормой.
Итак, определение продолжительности беременности и даты родов при помощи УЗИ будет точным до 12 недель. Чем больше времени прошло с этого срока, тем менее достоверными будут результаты.
По уровню ХГЧ
Хорионический гонадотропин человека – гормон, который производится плодными оболочками с 6 дня после зачатия. Первые недели происходит быстрое увеличение его концентрации в крови: вдвое каждые 2 дня. Затем его выработка постепенно снижается, и с 9-11 недели показатели начинают уменьшаться.
Узнать концентрацию ХГЧ в крови можно, сдав ее для лабораторного анализа. Существуют определенные нормы содержания этого гормона в плазме для определенного срока беременности. Каждая лаборатория использует собственные реактивы, чувствительность которых разная. Поэтому единой таблицы нормативных значений нет.
Метод определения срока беременности по уровню ХГЧ в крови практически не используется, хотя он достаточно точен, особенно на ранних сроках. Анализ проводится для выявления патологий, например, или имплантации эмбриона вне полости матки.
Какие могут возникнуть трудности?
Насколько бы ни были точными способы расчета сроков беременности, все они дают лишь ориентировочную дату родов. Сказать со 100% гарантией, когда ребенок появится на свет, нельзя.
Согласно статистике, в предполагаемый врачами день рожает 17% беременных, а оставшееся большинство – раньше или позже. Получается, что даже самые квалифицированные специалисты и высокотехнологичное оборудование не в состоянии выполнить абсолютно точный расчет.
Нормальными считаются роды, начавшиеся в промежутке между 38 и 42 неделей беременности. В этих случаях плод считается доношенным. При некоторых осложнениях родовая деятельность начинается . Причиной могут быть патология развития ребенка, стрессовые ситуации, различные нарушения в материнском организме, наследственные факторы. Все это нужно учитывать при расчете срока беременности.
Ребенка часто наблюдается при , в случае приема гормональных средств, при нарушениях функций яичников. Влияет и наследственный фактор: если по женской линии бывали поздние роды, то вероятно, что они повторятся.
Менструальный цикл и овуляция – физиологические процессы. Величина цикла колеблется от 24 до 35 дней. Поэтому любые расчеты, основанные на них, всегда будут иметь определенную долю погрешности.
Стандартные вычисления основаны на предположении, что беременность длится 40 недель, и это верно только для 28-дневного цикла. Время овуляции также определяется по статичным данным: 14 дней до начала месячных. На самом деле, этот процесс может произойти на 3-4 дня раньше или позже.
Посчитать срок беременности можно разными способами. Наиболее точными являются определение по дате зачатия (овуляции), по последнему дню месячных и по данным УЗИ на сроке до 12 недель. Прочие методы можно считать вспомогательными, они допускают большую долю погрешности и с этой целью не используются во врачебной практике.
Даже самый точный способ может ошибиться на 1-2 недели, а то и больше. Это связано с тем, что продолжительность вынашивания ребенка колеблется от 38 до 42 недель (в норме), менструального цикла – от 24 до 35 дней, наступление овуляции также может произойти на несколько дней раньше или позже, чем предполагается в стандартных расчетах.
Полезное видео о том, как рассчитать срок беременности и дату родов
Мне нравится!
Многие женщины задаются вопросом, можно ли почувствовать оплодотворение. К сожалению, ответ здесь однозначный – нет. И любые ваши ощущения – это всего лишь сила интуиции или внушения. Конечно, хотелось бы сразу знать об изменениях в собственном организме, но в этом случае придется подождать.
Процесс оплодотворения
Чтобы понять, что чувствует женщина при оплодотворении, ощущает ли она вообще что-либо, необходимо обратиться к самому процессу. Итак, после завершения полового акта миллионы сперматозоидов пускаются на встречу с яйцеклеткой, готовой к оплодотворению. Их слияние происходит только спустя несколько часов – это и есть оплодотворение. Но до наступления самой беременности, а соответственно и первых симптомов – еще пройдет много времени.
Беременность наступает только спустя 6-7 дней после оплодотворения. Именно столько времени занимает возвращение оплодотворенной яйцеклетки обратно в матку. Вот на этом этапе в вашем организме и начинаются изменения, которые вы смогли бы заметить. Поэтому узнать или как-то определить, произошло ли оплодотворение, раньше момента наступления беременности невозможно.
Многие, для того чтобы хоть как-то понять, что произошло оплодотворение, прислушиваются не болит ли живот, ощупывают грудь и молочные железы, ждут утренних приступов тошноты. Все эти симптомы, конечно, появятся, но значительно позже.
Наступление беременности
Как только оплодотворенная яйцеклетка достигает матки – наступает беременность. И вот здесь вы, возможно, почувствуете те ощущения, которых ждали при оплодотворении. Конечно, все сугубо индивидуально, ведь встречаются некоторые дамы, которые несколько месяцев не знают о беременности, а нерегулярный менструальный цикл списывают на стресс или гормональный дисбаланс.
Первым явным признаком могут стать выделения, которые после оплодотворения, как правило,  усиливаются. Возможно, вы будете наблюдать появления слизи, а сами выделения могут быть желтоватого или коричневатого оттенка.
усиливаются. Возможно, вы будете наблюдать появления слизи, а сами выделения могут быть желтоватого или коричневатого оттенка.
Многие девушки, обращаясь с вопросом о том, как узнать, что произошло оплодотворение, в женскую консультацию, получают рекомендацию следить за температурой тела. Измеряя каждое утро базальную температуру, вы заметите, что при удачном оплодотворении она не опускается ниже 37 градусов.
Ваш организм в определенный момент сам даст вам почувствовать о зарождении новой жизни, поэтому наберитесь терпения и старайтесь не нервничать.
womanadvice.ru
Зачатие после овуляции

Получить две заветные полоски на тесте – цель каждой пары, решившей стать родителями. Но для ее достижения одного желания и стремления в виде частой интимной близости, что в этом деле также немаловажно, порой недостаточно. Теоретические знания «тонкостей зачатия» направят усилия будущих родителей в нужное русло, и, надеемся, результат не заставит себя долго ждать. Итак, поехали!
В зачатии ребенка поможет овуляция или теория вероятности?
Овуляция – это предусмотренное матушкой-природой важнейшее явление в области репродуктологии, которое предоставляет возможность зарождения новой жизни как таковой. Овуляция является частью менструального цикла, в которой каждый месяц происходит окончательное созревание одной яйцеклетки и ее выход из фолликула яичника с целью оплодотворения.
Максимальная продолжительность жизни зрелой яйцеклетки – 24 часа, поэтому если в течение этого времени не произойдет ее оплодотворения сперматозоидом, она погибнет и под действием гормона прогестерона выйдет с менструацией. Вот почему для «надежности» зачатия важно совершить во время овуляции (в течение этих 24 часов) полноценный половой акт с эякуляцией. По крайней мере научно доказано, что вероятность зачатия в день овуляции наивысшая и составляет 33%.
Этот факт вовсе не означает, что зачатие перед овуляцией невозможно. Да, вероятность зачатия до овуляции ниже максимального значения, но она увеличивается с каждым днем до ее наступления. Например, за 5 дней до выхода зрелой яйцеклетки она составляет только 10%, за 2 дня до нее – уже 27%, в день же перед ней – 31%. Так что, достаточно высокие шансы есть и в этот период. А объясняется это, опять-таки предусмотрительностью матушки-природы: жизнеспособность сперматозоида в женском организме, в отличие от яйцеклетки, может достигать от 2 до 7 дней. Поэтому результативным «попадание» сперматозоидов может оказаться и за несколько дней до овуляции.
Возможно ли зачатие после овуляции?
Зачатие ребенка после овуляции возможно, да вот вероятность его невысокая. Но все же есть и другие, более оптимистические мнения относительно ее достаточности на следующий день после овуляции.
Зачатие в день овуляции – еще не 100 % гарантия наступления беременности

На этапе планирования ребенка очень важно также понимать, что собой представляет само зачатие, и что «прямое попадание» сперматозоидов в женский организм в период овуляции еще не может гарантировать результат, к которому мы идем. Зачатие – это совокупность процессов, оплодотворение в котором является лишь первым из них, действительно невозможным без овуляции.
Итак, беременность наступит после прохождения всех этапов зачатия:
- Оплодотворение яйцеклетки сперматозоидом. После их слияния происходит формирование полного набора генетической информации, необходимой для развития ребенка. Затем оплодотворенная яйцеклетка путем внутреннего дробления развивается и движется к полости матки, где через несколько дней будет осуществлена ее имплантация. Именно по этому половой акт еще вовсе не является моментом зачатия.
- Проникновение и внедрение оплодотворенной яйцеклетки в слизистую полость матки. Превратившись путем деления в эмбрион, маленький пузырек из клеток, спустя около двух недель после оплодотворения, в процессе продвижения по маточной трубе он может погибнуть из-за непроходимости маточных труб на фоне ИППП, спаек, воспалений или крепления не в полости матки – внематочная беременность. Также гибель плода возможна и в случае, если он не сможет прикрепиться к матке. Но не будем о плохом, наш эмбрион успешно прикрепился, начинает развиваться, а его оболочка вырабатывает гормон ХГЧ. Процесс зачатия завершен и наступает желанная беременность.
Признаки зачатия после овуляции
Таким образом, первые «сигналы» наступления беременности могут появиться не раньше, чем через 2-3 недели после полового акта. К ним относятся:

Эти признаки весьма условны и могут быть вызваны другими обстоятельствами (стрессы, простудные и воспалительные заболевания и т.д.), поэтому определить беременность лучше с помощью теста, делать который желательно после задержки или через 4-5 недель после полового акта, который мог повлечь зачатие.
И пусть на вашем тесте поскорее будут видны две заветные полоски!
womanadvice.ru
Что происходит после овуляции?

Своей способности к деторождению мы обязаны мудрейшей и предусмотрительной матушке-природе. Именно она наделила нас, особей женского пола, прочным запасом яйцеклеток, для того, чтобы в период овуляции произвести лишь одну зрелую, готовую к встрече со сперматозоидом – оплодотворению.
Рассмотрим, что происходит в организме женщины при овуляции. Начнем с того, что овуляция – это пик созревания, непосредственно образование яйцеклетки и ее выход в брюшную полость. В одну из частей менструального цикла – овуляционный цикл несколько десятков фолликулов яичника под действием гормонов эстрогенов, стимулирующих выброс лютеинизирующего гормона, начинают процесс, приводящий к овуляции. Так, только лишь один из них, приближаясь к истончившимся в этот период стенкам яичника, лопается и из него выходит зрелая яйцеклетка.
Как понять, что произошла овуляция?
Некоторые чувствительные женщины в день овуляции и на следующий день после нее могут ощущать дискомфорт в виде болевых ощущений внизу живота. Это связано с тем, что в момент разрыва фолликула на стенке яичника фолликулярная жидкость или кровь, образующаяся в момент, когда он лопается, раздражает яичник. Признаками произошедшей овуляции являются также:
- увеличение слизистых влагалищных выделений;
- повышение содержания уровня гормона прогестерона в плазме крови;
- снижение базальной температуры в день овуляции и ее повышение на следующий день.
Определить овуляцию можно также методом УЗИ, с помощью тест-полосок, приборов для оценки уровня гормонов в моче, анализа состояния слизи под микроскопом.
Итак, что же происходит после овуляции? Жизнеспособность вышедшей в брюшную полость яйцеклетки составляет до 24 часов. Если в этот период или за несколько дней до него (ввиду того, что сперматозоиды не погибают в женском организме до 7 дней) состоялся полноценный половой акт с семяизвержением, произойдет оплодотворение яйцеклетки одним из сперматозоидов с самой высокой степенью вероятности зачатия (27-31%).
Наверняка, каждой женщине, планирующей ребенка, интересно, что покажет тест на беременность сразу после овуляции. Для того, чтобы заблаговременно не расстраиваться о несостоявшемся зачатии, проведение теста лучше отложить до появления задержки менструации. Во-первых, прикрепление плодного яйца к матке может занимать одну-две недели после оплодотворения, во-вторых, тесты основаны на диагностике в моче достаточного уровня гормона, вырабатываемого после оплодотворения яйцеклетки -ХГЧ, а достаточным он может стать после 5 и больше дней с момента овуляции. Оптимальным будет проведение диагностики беременности минимум через три недели после овуляции.
Но если оплодотворения не произойдет, снижается уровень прогестерона в крови, яйцеклетка погибает и выходит вместе с менструацией.
womanadvice.ru
Тайны зачатия и ранней беременности
Автор: Елена Березовская (Канада)Более 80% всех беременностей в странах бывшего Советского Союза заканчиваются искусственным прерыванием беременности, и, фактически, эти страны лидируют по количеству прерываний беременности – абортов – во всем мире. Нелегальные аборты вообще не учитываются, потому что это скрытые аборты, поэтому реальный процент прерывания беременностей будет намного выше. Такие высокие показатели абортов связаны с тем, что большинство беременностей не запланировано, а использование предохранительных мер в отношении беременности на территории постсоветских стран желает лучшего.
Но так или иначе в жизни почти каждой женщины возникает вопрос зачатия детей с целью создания семьи, независимо от того, были прерывания беременностей раньше или будут еще в будущем. Большинство семей планирует от одного до трех детей, хотя есть и такие, где рады и большему количеству детей. Это значит, что в жизни почти каждой женщины бывают периоды, когда она с нетерпением ждет положительного заключения «Беременна». И как только наступает период этого неудержимого желания иметь ребенка, создаются искусственные проблемы, которые переходят в «цепную реакцию», вводя женщину в струю все больших бесконечных проблем, вплоть до родов, и дальше уже переходят на новорожденного. Проблемы бывают настолько банальными, настолько несущественными, и, увы, зачастую созданы или раздуты медицинским персоналом, что удивляешься, что такие проблемы вообще могут существовать. Но велики глаза у страха, а когда в жизни доминирует страх, то даже из самой маленькой мухи можно сделать большого слона.
Многие женщины в такой период ожиданий появления в их жизни ребенка, начинают «интенсивно» прислушиваться ко всему, что происходит в их организме, еще до того, когда должна быть очередная менструация. «Ой, закололо в груди. Я беременна?» «У меня вздуло живот. Наверное, я беременна, или нет?» «Я так себя плохо чувствовала, такая была слабость. Как вы думаете, я беременна?» «Меня подташнивало вчера. Это беременность?» Многие женщины бегут в аптеку, покупают с десяток тестов на беременность, и некоторые умудряются делать эти тесты по 2-3 раза в день, нервничая, что они отрицательные или же придираясь к плохо видимым полоскам – то ли померещилась беременность, то ли ее еще нет. «Нет, нужно срочно бежать на УЗИ, может там что увидят». Обычно в таких случаях мне хочется задать простой жизненный вопрос: «А, собственно говоря, куда гоним?»
Давайте окунемся в природу женского организма, чтобы понять, когда женщина может быть беременна, а когда нет. Почти все современные врачи отсчитывают начало срока беременности с первого дня последней менструации. Это означает, что любая женщина, ведущая открытую половую жизнь, и к тому же регулярную (каждый 2-3 день), на момент ожидаемых очередных месячных может быть беременна сроком 4 -4.5 недели. Когда женщина или врач говорит о беременности в 2-3 недели, это может означать, что 2-3 недели тому появилось плодное яйцо, то есть произошло оплодотворение (зачатие, концепция), но опять же, задержки месячных еще нет или задержка всего несколько дней. Однако, такие исчисления срока беременности весьма неточные и неправильные, так как могут потом привести к неправильному подсчету предполагаемой даты родов, поэтому акушеры-гинекологи всего мира согласились много лет тому, что начало беременности – это первый день последних месячных, когда начинает созревать новая женская половая клетка, которая потом будет оплодотворена. Такой отсчет срока беременности ведется у тех женщин, у которых менструальные циклы регулярные, по 28-30 дней. У тех, у кого цикл больше 30 дней (до 40 дней является нормой в большинстве случаев), для определения точного срока беременности пользуются УЗИ или же подсчет ведут с определенной поправкой, отнимая от последних месячных 1-2 недели (зависит от цикла).
А теперь рассмотрим некоторые важные факторы, которые влияют на зачатие и успешное прикрепление плодного яйца в матке, и обсудим, какой же шанс нормального зачатия женщины существует в природе, и насколько страхи, окутывающие страждущих поскорее забеременеть, обоснованы. Детородная лихорадка – это серьезный диагноз, который порождает другое, не менее серьезное заболевание: искусственно созданное бесплодие. И становятся женщины, да и многие мужчины тоже, репродуктивными инвалидами, не способными воспроизводить потомство, нередко по собственной вине.
Какова роль мужчин и женщин с точки зрения Природы? Как бы мы не прикрывались нашим «высоким» положением в древе эволюции (развития) живого мира планеты, нашим умением говорить и мыслить, нашими социальным совершенством, но в глазах Природы мы все самцы и самки, и созданы для продолжения нашего человеческого рода половым путем. Поэтому мы все (за исключением редких индивидуумов) наделены органами репродукции, то есть органами, отвечающими за воспроизведение себе подобных членов человеческого мира. Это значит, что у каждого из нас есть огромный потенциал реализации планов Природы, если мы сами этот потенциал не приглушим или устраним.
Процесс воспроизведения потомства включает в себя выработку нормальных женских половых клеток (яйцеклеток), выработку достаточного количества полноценных мужских половых клеток (сперматозоидов), передвижение половых клеток по маточным трубам (поэтому нормальное количество и нормальная подвижность сперматозоидов очень важны для зачатия), где возникает оплодотворение яйцеклетки, передвижение эмбриона в полость матки по маточной трубе, и его нормальное внедрение в стенку матки (имплантация) с дальнейшим нормальным развитием плода. Я повторяю слово «нормальный», потому что при наличии хотя бы незначительного отклонения от принятых норм тех или иных показателей с точки зрения современной медицины, процесс зачатия и развития беременности может быть нарушен. Чаще всего в проблемах зачатия ребенка винят женщин, и те, одевая на себя добровольно и покорно этикетку «бесплодная», начинают проходить через бесконечные диагностические исследования, которые нередко назначаются коммерчески-ориентированными врачами, целью которых является получение максимального дохода от запрограммированной ими женщины-зомби. Хотя роль женщины в вынашивании потомства первоочередная, однако без здорового зачатия не может быть здорового потомства. Даже при наличии технологий искусственного оплодотворения, когда оплодотворение проходит «в пробирке», эти виды репродукции человека не будут успешными, если мужские и женские половые клетки не качественные.
От чего зависит качество половых клеток? Яйцеклетки и сперматозоиды, хотя и имеют одинаковые этапы деления (от простого деления в виде митоза до более сложного полового – мейоза или гаметогенеза), тем не менее их выработка в организме женщины и мужчины зависит от многих факторов.
Знаете ли вы, что то, что дается мужчине и женщине в виде первичных половых клеток (гамет) еще в процессе роста и развития эмбриона, является первым и самым важным звеном для будущего воспроизведения потомства в жизни каждого родившегося человека? В течение первых недель после зачатия, эти клетки путешествуют (мигрируют) по своим законам (пока что не познанным до конца учеными) из эмбриона наружу и потом обратно в эмбрион. Хотя пол ребенка определяется комбинацией двух половых хромосом, Х и У, однако наличие именно У-хромосомы включает выработку мужских половых гормонов и развитие плода по мужскому типу.
Созревание сперматозоидов у мужчин происходит в яичках, но ряд других половых органов (желез) принимает участие в формировании качественной здоровой спермы – жидкости с определенными свойствами, содержащей сперматозоиды. Процесс созревания сперматозоидов занимает приблизительно 64 дня, но это не значит, что этот процесс скачкообразный. Каждый день у здорового мужчины образуется до 100 млн сперматозоидов! Другими словами, процесс созревания спермы у мужчин постоянный и непрерывный, от момента полового созревания в подростковом возрасте до глубокой старости, однако качество спермы и сперматозоидов зависит от многих факторов, в том числе и от возраста. С возрастом количество нездоровых мужских половых клеток увеличивается, что негативно сказывается на их подвижности и способности оплодотворять яйцеклетку.
У женщин процесс созревания половых клеток отличается от такового у мужчин. Дело в том, что, все, что получает женский организм в виде женских половых клеток и чем потом владеет всю жизнь с значительным уменьшением их количества и качества, появляется в самом начале внутриутробного развития плода-девочки. Это значит, что запасы яйцеклеток иссякают постоянно, а не воспроизводятся ежедневно, как у мужчины с момента его полового созревания. Другими словами, каждый день, начиная с внутриутробного периода и заканчивая глубокой старостью, женщины теряют женские половые клетки и никогда их не обретают заново. Яйцеклетки не возобновляются! Поэтому яичники нужно беречь, как зеницу ока, с момента рождения девочки и потом всю взрослую жизнь, особенно если девушка-женщина планирует стать матерью в будущем.
Как важное дополнение, скажу, что такая серьезная процедура, как лапароскопия (малая полостная операция, когда в брюшную полость вводится специальный инструмент для осмотра органов малого таза) не должна применяться у женщин, планирующих беременность, без наличия строгих показаний для этого. Во всем мире количество проводимых лапароскопий снизилось значительно, потому что одним из серьезных побочных эффектов этого исследования является нарушение работы яичников, что часто ведет к бесплодию. В бывших странах Союза лапароскопия стала коммерческим видом диагностики, так как весьма дорогостоящая, и позволяет получить колоссальную прибыль врачу или лечебному учреждению на чуть ли не поголовном проведении лапароскопий.
Последние данные науки предполагают наличие дополнительного ресурса женских половых клеток, возникающих «по ходу жизни», однако не доказано активное участие этих клеток в процессе воспроизведения потомства. Таким образом, вся надежда только на то, что имеется в яичниках.
В процессе потери женских половых клеток есть три ключевых периода, когда эта потеря ускоряется, и при этом гибнет очень большое количество яйцеклеток.Первый пик выпадает на 20-ю неделю беременности, когда из резерва в 7-10 млн гамет у девочки-плода остается около 2 млн половых клеток. В этот период, пройдя простое деление (митоз), гаметы формируют фолликулы (пузырьки). Многим пузырькам так и не суждено вырасти до больших размеров и воспроизвести зрелую женскую половую клетку.
Второй период массовой гибели яйцеклеток связан с рождением девочки. У новорожденной девочки имеется около 1-2 миллионов яйцеклеток –ооцитов. В этот период уровень женских половых гормонов (эстрогенов) в организме ребенка повышен, так как большую часть этих гормонов девочка получает от матери перед родами. Многие фолликулы начинают расти, но так как уровень эстрогенов быстро понижается (материнские гормоны распадаются и выводятся с организма, а у самой девочки уровень собственного эстрогена очень низкий), не достигнув полноценного развития, многие из фолликулов перестают расти и регрессируют. Большинство фолликулов погибает в процессе апоптоза (программированной клеточной гибели). Нередко у новорожденной девочки наблюдается невыраженное влагалищное кровотечение, так внутренняя выстилка матки (эндометрий) тоже отслаивается из-за резкого понижения эстрогенов.
Третий период гибели большого количества яйцеклеток происходит в первые годы полового созревания. На момент первой менструации у девочки есть около 400 000 ооцитов. Уровень эстрогенов снова повышается, и это снова приводит к интенсивному росту большого количества фолликулов. Однако большинство из них снова останавливается в росте и регрессирует. Под конец полового созревания в каждом яичнике девушки имеется около 25 000 ооцитов, которые дальше продолжают гибнуть.
Считается, что женщина с регулярным менструальным циклом производит около 400 зрелых ооцитов (по некоторым данным 300-500) в течение своей жизни. Это не значит, что она может быть беременна 400 раз, потому что не все яйцеклетки полноценны, и нужно также исключить периоды жизни, когда женщина не имеет открытых половых контактов с мужчиной. Считается, что обычно после 37 лет у большинства женщин начинается период ускоренной гибели яйцеклеток. Когда количество яйцеклеток достигает 1000, обычно наступает климакс, что наблюдается ближе к 50 годам.
Здесь необходимо вспомнить о таком важном факторе как возраст. Существует понятие хронологического и биологического возрастов. Хронологический возраст – это возраст в годах, месяцах, днях от момента рождения человека. Биологический возраст, с точки зрения медицины, определяется уровнями гормонов и других веществ, связанных с процессом старения, а, с точки зрения репродукции женщины, этот возраст учитывает яичниковый резерв фолликулов и возможность женщины воспроизводить потомство. Поэтому биологически старыми могут быть женщины и в 30 лет. Оказывается, что яйцеклетки не только созревают и выходят за пределы яичника для оплодотворения, что называется овуляцией, но и стареют так же, как и люди. Хорошо, если процесс старения женских половых клеток происходит после овуляции, но у некоторых женщин они стареют до овуляции. Такие яйцеклетки не способны к оплодотворению, или же в случае оплодотворения, их деление будет некачественным, что в конце концов приведет к некачественной имплантации и потере беременности. Современная медицина позволяет определить качество яйцеклеток и сперматозоидов, и определить причину бесплодия у большинства семейных пар.
Проблемы, которые связаны с возрастом, еще и в том, что качество половых клеток драматически ухудшается. Увы, яичники – это первые органы, начинающие процесс старения в весьма раннем хронологическом возрасте – в 25-26 лет. Как бы мы не старались перехитрить нашу природу отсрочкой воспроизведения потомства, но она дала нам весьма узкое окно получения здорового потомства с наименьшим количеством осложнений как у матери, так и ребенка – от 21 до 25 лет, или приблизительно 4-5 лет.
Конечно же, женщины беременеют и в более раннем возрасте, и в более позднем, и рожают вполне здоровых детей. Но если мы говорим о самых оптимальных рамках с самым оптимальным результатом, то это именно возраст в 21-25 лет.
Важно понимать, что, если вы начинаете обнаруживать у себя на лице морщинки, то точно также стареют ваши внутренние органы, а не только кожа лица. Стареет все тело, у каждого с разной скоростью обменных процессов, вовлеченных в старение. Так что, разговоры о том, что у вас еще время создать семью и родить детей, если вам уже за 30, являются в какой-то степени розовыми очками, которые вы одеваете на себя умышленно. Ибо не все так просто и легко, как вы думаете, если речь идет о репродукции человека.
Теперь вернемся к вопросу созревания женских половых клеток, чтобы знать, когда же женщина может забеременеть, а когда нет.
Месячный цикл, то есть период от первого дня менструации (всегда от первого дня!) до первого дня следующей менструации, делится на две фазы, разграниченные днем созревания яйцеклетки и днями менструации: на эстрогеновую (первая фаза, фаза пролиферации) и прогестероновую (лютеиновая, вторая фаза, фаза секреции), зависящие от выработки определенных женских гормонов – эстрогенов и прогестерона. Вторая фаза всегда более стабильна и длится обычно 14-15 дней Эта стабильность связана с тем, что яйцеклетка созрела, и дальше, если она не оплодотворена и беременность не произошла, то женский организм быстро готовится к новому циклу, освобождая матку от старой выстилки (эндометрия) путем ее отторжения в виде менструации. Поэтому, когда некоторые врачи ставят диагноз недостаточности прогестероновой фазы, то это весьма ошибочный диагноз, выставленный всего лишь по одному результату анализа крови. И «жуют» многие женщины прогестерон, он же дюфастон, он же утрожестан, он же другие названия, веря в то, что именно этот препарат поможет им забеременеть. О бессмысленности и вреде назначения прогестерона большинству женщин читайте в статье «Прогестероновая нация».
Вы должны понимать, что вторая фаза полностью зависит от качества первой фазы. Первая фаза может быть весьма короткой, и наоборот, длительной, поэтому месячный цикл в норме может быть от 14 до 40 дней, хотя чаще всего мы говорим о нормальных циклах в 21-35 дней. Классических циклов «тютелька-в-тютельку», когда женщина менструирует каждые 28 дней, в реальной жизни не бывает, так как существует слишком много факторов, влияющих на продолжительность цикла. Нормой считаются колебания цикла в 7 дней в обе стороны, или другими словами, менструации могут начаться на неделю раньше или позже по сравнению с предыдущим циклом. Многие женщины хватаются за голову и сразу же в панике бегут к врачу, если у них менструация была с задержкой в 2-3 дня, или, наоборот, началась чуть раньше. И, к сожалению, некоторые врачи пользуются этим не с пользой для перепуганных женщин.
Таким образом, в первой фазе происходит созревание яйцеклетки, которая находится в специальном пузырьке (фолликуле) в яичнике. Обычно рост начинают несколько фолликулов в обеих яичниках., но после 7-8-го дня цикла только один (реже два) фолликул растет дальше, чтобы между 13-16 днем (в среднем, на 14-й день) лопнуть, что называется овуляцией. Часто женщины ошибочно думают, что яичники работают поочередно. Многие врачи тоже имеют весьма ошибочное представление о работе женской репродуктивной системы. Всегда работает два яичника, и рост фолликулов с началом менструации происходит в обеих яичниках сразу. И только приблизительно на 7 день цикла (обычно это 3-й день после завершения менструации) в одном из яичников начинает доминировать рост фолликула, который завершится овуляцией. Но яичники продолжают работать, как и работали, потому что им необходимо избавиться от тех фолликулов, которые начали рост, но не стали доминирующими.
При овуляции зрелая яйцеклетка – женская половая клетка, готовая к оплодотворению, выходит за пределы яичника и оказывается в брюшной полости, однако она тут же «всасывается» в маточную трубу, один конец которой имеет воронку со специальными отростками. Яйцеклетка способна к оплодотворению всего 12-24 часа, а дальше она гибнет и рассасывается, если зачатия ребенка не произошло. Так что, семейные пары, планирующие беременность, должны понимать, что время, когда может произойти зачатие ребенка, весьма ограничено. Если учесть, что яйцеклетка стареет с момента овуляции, а некоторые могут начать старение и до овуляции, то окно успешного зачатия очень узкое.
Направляясь в ампулярную часть маточной трубы (самую широкую), женская половая клетка встречается здесь с мужскими половыми клетками (сперматозоидами), которые начинают активно атаковать яйцеклетку, погибая при этом, однако не без цели – их содержимое разжижает толстую стенку яйцеклетки. Наконец, одному «счастливчику» удается проникнуть во внутрь яйцеклетки, которая его, практически, поглощает. Сперматозоид теряет в процессе зачатия свой хвостик чаще всего. Таким образом, утверждение о том, что для зачатия ребенка достаточно одного сперматозоида, не совсем точное. В природных условиях должны быть миллионы активно подвижных сперматозоидов, которые играют очень важную роль в зачатии, но оплодотворяет яйцеклетку всего лишь один сперматозоид.
Дальше, оплодотворенная яйцеклетка движется по маточной трубе к матке, проходя при этом несколько делений – так возникает зародыш. Процесс передвижения занимает от 4 до 6 дней. Приблизительно через 30 часов после оплодотворения яйцеклетки сперматозоидом, происходит ее первое деление, от которого во многом будет зависеть протекание и всей беременности. Ученые, занимающиеся вопросами репродуктивных технологий, позволяющих создавать эмбрионы искусственно, выяснили, что если первое деление произошло некачественно, неравномерно, то плодное яйцо может быть некачественным, что приведет к его плохой имплантации, а значит, такая беременность в большинстве случаев закончится ее прерыванием. Клетки, которые возникают при делении оплодотворенной яйцеклетки, называются бластомерами, а сам эмбрион в таком состоянии – зиготой. Сначала деление происходит без роста этих клеток, то есть размеры эмбриона сохраняются те же. Когда эмбрион достиг 16-клеточного строения, происходит дифференциация его клеток и их увеличение в размерах. На этом этапе деления эмбрион называется морулой, и в таком состоянии он входит в полость матки. Деление продолжается и как только появляется жидкость внутри морулы, эмбрион называется бластоцистом. Бластоцист содержит примитивные ворсины – хорион (отсюда и название гормона – «хорионический гонадотропин»), с помощью которых начинается процесс имплантации.
Что происходит в женском организме пока оплодотворенная яйцеклетка продвигается по маточной трубе? Идет подготовка матки к приему плодного яйца. Если в первую фазу внутренняя выстилка матки, которая называется эндометрием, нарастает (клетки делятся и растут), то во второй половине цикла, после овуляции, они насыщаются питательными веществами – эта фаза называется также фазой секреции, в то время как первая фаза цикла называется фазой пролиферации. Толщина эндометрия хотя и играет определенную роль в прикреплении плодного яйца в матке, но куда большую роль играет качество эндометрия, что достигается именно во вторую фазу цикла благодаря росту уровня прогестерона. Многие женщины бегают на бесконечные УЗИ для измерения толщины эндометрия. В норме у большинства женщин репродуктивного возраста эндометрий имеет толщину 5-8 мм (средние показатели).
А теперь продолжим наше путешествие по женскому организму не в направлении движения оплодотворенной яйцеклетки, а поговорим о гормонах беременности, а точнее, о тех веществах, которые могут появляться в крови и других жидкостях женщины с появлением беременности. Очень часто женщины меня спрашивают, какой шанс у них забеременеть в течение одного месячного цикла. Этот вопрос связан с другим: как можно знать, что женщина беременна?
Итак, я напомню вам, что яйцеклетка созревает в первой половине цикла, но пока она внутри фолликула, оплодотворение невозможно. Однако, всегда важно помнить, что сперматозоиды могут находиться в маточных трубах до 7 дней и сохранять оплодотворяющую способность до 5 дней. Это означает, что чем ближе половой акт к моменту овуляции, тем больший шанс возникновения беременности. А так как никто не знает, когда именно наступит овуляция – момент (не период времени!) выхода яйцеклетки, то спекулировать точным определением этого момента не стоит при серьезном планировании беременности.
Если говорить о шансе возникновения беременности у здоровой женщины молодого репродуктивного возраста (20-26 лет), то в нескольких медицинских источниках вы найдете цифру – 22% в месяц. Как определялся этот процент? Насколько он правдивый? Что подразумевается под этим шансом?
Чтобы понять, какой именно шанс забеременеть и родить ребенка в срок у здоровой женщины, поговорим, как может быть диагностирована беременность на ранних сроках. Многие из вас сразу упомянут тесты на беременность. Совершенно верно, этими тестами можно определить беременность, когда уже произошла имплантация, и уровень гормона беременности в моче достиг тех показателей, когда тесты могут «поймать» этот подъем гормонального уровня. Но до этого момента разве нет беременности? Как ее можно определить?
Начнем со всем известного гормона беременности (и не только беременности) – прогестерона. Откуда у женщины прогестерон? Он вырабатывается яичниками, особенно тем участком, где произошла овуляция. Фолликул лопнул, яйцеклетка вышла, и объем лопнувшего фолликула быстро заполняется кровью (что на УЗИ может выглядеть как кровотечение в яичнике и что шокирует некоторых малограмотных врачей, и они направляют такую женщину на срочную операцию), и пока яйцеклетка путешествует по маточной трубе, происходит формирование двух основных видов клеток в лопнувшем фолликуле, который становится желтым телом. Одни клетки начинают интенсивно вырабатывать прогестерон для того, чтобы пока яйцеклетка путешествует, матка успела подготовиться к ее принятию. Другие клетки вырабатывают женские половые гормоны (эстрогены) и мужские половые гормоны (андрогены) в незначительном количестве. Благодаря росту уровня прогестерона, эндометрий матки становится «сочным», рыхлым, наполненным большим количеством веществ, важных для имплантации плодного яйца.
Период внедрения и прикрепления плодного яйца врачи называют окном имплантации. Вне этого окна прикрепление плодного яйца невозможно! Если под влиянием наружных и внутренних факторов этот период укорачивается, или стадийность изменений в эндометрии нарушается, имплантация тоже может нарушиться и закончиться выкидышем.
Пик уровня прогестерона в крови достигается приблизительно на 5-7 день после овуляции, и в этом проявляется удивительная рациональность женской природы. Добравшись до полости матки на 4-6 день после овуляции и зачатия (это третья неделя беременности!), плодное яйцо (бластоцист) находится в ней от одних до трех суток в «подвешенном состоянии», то есть, будучи не прикрепленным еще к стенке матки. Получается, что беременность уже есть, но, с другой стороны, ее еще нет, потому что плодное яйцо может быть удалено маткой до его имплантации, и женщина об этом не будет знать. Это не настолько страшно и ужасно, как некоторым может показаться. Чаще всего удаляются неполноценные плодные яйца, которые не могут прикрепиться к стенке матки. За эти 2-3 дня нахождения в «подвешенном состоянии» плодное яйцо выделяет специальные вещества, которые подавляют защитные силы матери, потому что оно является инородным телом для организма матери. Прогестерон же в свою очередь подавляет сократительную способность мышц матки, то есть успокаивает ее реакцию на инородное тело, расслабляет матку, позволяя плодному яйцу имплантироваться. Таким образом, начинается процесс имплантации, или внедрения-прикрепления плодного яйца к одной из стенок матки.
Рост уровня прогестерона приводит также и к тому, что в эндометрии появляются специальные формирования – пиноподы, которые чем-то напоминают щупальца (пальцы). Они появляются между 19 и 21 днем менструального цикла и существуют всего 2-3 дня (при 28-дневном цикле). Их появление приводит к тому, что матка уменьшается в размерах, как бы сжимается за счет этих выступов вовнутрь, а сама полость тоже уменьшается в размерах, приближая стенки матки к плавающему в ней плодному яйцу – природа уменьшает дистанцию между маткой и плодным яйцом для успешного его прикрепления. Пока плодное яйцо не прикреплено к матке, источником его питания становится внутриматочная жидкость, выделяемая клетками эндометрия под влиянием высокого уровня прогестерона.
Важно понимать, что максимальное повышение прогестерона наблюдается не на 21-22 день менструального цикла, а на 5-7 день после овуляции. Уловили разницу? При 28-дневном цикле это будет 21-й день, а при циклах короче или длиннее 28 дней пик повышения прогестерона будет выпадать на другие дни менструального цикла. Те врачи, которые не понимают или не знаю специфику колебания уровней гормонов у женщин, посылают своих пациенток на определение гормонального фона в определенные дни цикла, и если уровень прогестерона ниже того, который они ожидают получить на 21-й день, тут же ставится диагноз недостаточности прогестероновой фазы и назначается лечение в виде прогестерона, что крайне неправильно и может иметь немало побочных эффектов для всей женской репродуктивной системы. Ведь прогестерон подавляет овуляцию! Если его принимать до овуляции, беременности не ждите.
А теперь я раскрою вам еще один секрет зачатия. Можно ли знать, что женщина беременна, еще до имплантации? Некоторые женщины говорят, что они чувствуют внутри себя какие-то странные ощущения, неописуемые словами, еще до задержки менструации. И что, в таком случае, биохимическая стадия беременности, когда якобы беременность есть, но имплантация еще не произошла?
Оказывается, о том, что произошло зачатие, можно знать буквально в считанные часы. В 1974 году в медицинской литературе появились первые данные о, так называемом, раннем факторе беременности (Early Preganancy Factor, фактор ранней беременности), хотя о нем знали еще в 1968 году. Более сорока лет ученые спорили, что собой представляет этот фактор по химической природе, так как в течение этого периода времени было обнаружено, что с первых минут после оплодотворения яйцеклетка выделяет несколько видов белков (пептидов, протеинов), которые различны по строению, однако являются факторами, подающими сигнал всему организму матери о перестройке его в режим беременности. Последние данные говорят о том, что таким веществом может быть чаперонин-10.
Ранний фактор беременности можно обнаружить в крови женщины в течение 24-48 часов после зачатия. Уровень этого фактора растет в первом триместре, однако полностью фактор исчезает перед родами. Исследования показали, что у здоровых женщин репродуктивного возраста при менструальном цикле в 18-28 дней, этот фактор был обнаружен после незащищенного полового акта в 67% случаев. Таким образом, шанс зачатия ребенка у здоровой молодой женщины – 67% в месяц. Другие данные подтвердили эти показатели с небольшими колебаниями процента. Однако, фактор ранней беременности понижается сразу же после гибели эмбриона. Поэтому выяснилось, что в 78% случаев зачатия эмбрионы гибнут по причине своей неполноценности. Это означает, что 22% эмбрионов успешно имплантируются, и беременность будет подтверждена появлением в крови женщины хорионического гонадотропина. Другими словами, около 80% всех зачатий не завершается беременностью. До срока вынашивается около 20% зачатых беременностей. Но так ли это?
Какой в реальности шанс не просто зачатия, а возникновения беременности, которую можно диагностировать традиционными методами, с учетом тех данных, что я привела выше? Оказывается, не 22% (этот показатель относится ко всем живым эмбрионам, которые смогут имплантироваться). Реальный показатель будет 14.5% с каждым месячным циклом – это показатель шанса не просто зачать ребенка, но и имплантации и развития беременности до того момента, когда она будет диагностирована другими методами.
Почему гибнут эмбрионы в таком большом количестве? По закону природного отбора. Чаще всего из-за дефектного генетического материала, а также из-за дефекта плодного яйца. В 90-92% случаев замерших и абортированных имплантированных беременностей (от 4 до 12 недель) причина потерь беременности кроется в дефектах плодного яйца. Чем старше женщина, тем у нее меньший шанс не просто зачать ребенка, но иметь нормально прогрессирующую беременность.
Из всех тех беременностей, которые подтверждены клинически (не только положительным тестом на беременность, но и УЗИ, и повышенным уровнем ХГЧ в крови), 5-20% заканчиваются самопроизвольным прерыванием до 20 недель. По европейским данным уровень диагностированных спонтанных выкидышей очень низкий – 2-5%. Речь идет о тех беременностях, которые не будут прерваны искусственно по желанию женщин. Около 40% замерших беременностей на ранних сроках связаны с анэмбрионической беременностью, то есть беременностью без развивающегося эмбриона внутри плодного яйца – пустое яйцо. Если у женщины обнаружили пустое плодное яйцо, хвататься за голову и терять сознание не нужно. Это довольно частое явление в жизни женщин, планирующих беременность. Обычно матка выбрасывает такое плодное яйцо самостоятельно, и в чистках женщины не нуждаются. Увы, чаще всего женщин «кладут под кюретку», и хуже всего, могут так «усердно почистить», что удалят функциональный слой эндометрия и сделают женщину бесплодной на всю оставшуюся жизнь.
Существует также еще один феномен – чаще всего прерываются первые беременности. Другими словами, у большинства женщин первая беременность не удачная. Опять же, паниковать и горевать по этому поводу не нужно, как и не нужно потом долго «копаться» в себе в поисках причины потери беременности. Понять такой неприятный казус женской природы можно. Плодное яйцо – это инородное тело для женщины, и чтобы оно прижилось в матке, происходит многоступенчатый процесс «привыкания» женщины к этому инородному телу. Считается, что иммунная реакция женщин, у которых не было беременностей, на первую беременность весьма агрессивная – женский организм только учится «взаимодействовать» с продуктом концепции. Это приводит к тому, что имплантация может быть весьма не успешной и матка выбрасывает плодное яйцо.
Если эмбрион гибнет, уровень раннего фактора беременности понижается и исчезает с организма женщины в течение суток. Низкие уровни фактора находят у женщин с внематочной беременностью, а также при неудачной имплантации эмбрионов после ЭКО (экстракорпоральное оплодотворение). Если у беременной женщины ранний фактор беременности не определяется, то прогноз такой беременности плохой.
Казалось бы, наконец-то можно знать, беременна женщина или нет еще с первых часов после зачатия. Однако, метод определения раннего фактора беременности не нашел практического применения. Почему? Во-первых, до сих пор нет четкого представления о том, что собой представляет этот фактор. Во-вторых, насколько этично говорить женщине: «Поздравляем, зачатие состоялось, но шанс потери эмбриона у вас почти 80%»? Многие женщины не понимают разницы между понятиями «зачатие» и «беременность». Под последней понимают не биохимическую фазу беременности, которая длится от момента зачатия до момента успешной имплантации, а беременность как таковую, которую можно диагностировать несколькими методами и которая сопровождается признаками беременности (задержка менструации, положительный тест на ХГЧ, наличие плодного яйца с эмбрионом в полости матки). В-третьих, ученые и врачи совершенно бессильны в регуляции проявления закона природы по отбросу того, что дефектное. А нужно ли вмешиваться в этот закон, стараясь взять на себя роль Бога? Представьте себе то колоссальное разочарование женщин, особенно с рядом проблем репродуктивной системы, которые будут создавать себе дополнительный фактор бесплодия – стрессовый, бегая по лабораториям после каждого полового акта в поисках раннего фактора беременности.
Некоторые врачи пытаются определять ранний фактор беременности в слизи шеечного канала у женщин после ЭКО, что может быть признаком удачной или неудачной имплантации, однако такое определение носит чаще экспериментальный характер, чем практический.
Но вернемся к процессу имплантации. Чаще всего имплантация проходит по задней стенке матки, так как по природе эта стенка толще, насыщена большим количеством сосудов, и находится в глубине малого таза – природа старается защитить будущее потомство всеми своими «приспособлениями». Многие врачи, проводящие УЗИ, не знают, что задняя стенка матки толще передней, и нередко пугают женщину «гипертонусом матки». Диагноз этот абсурдный и относится к категории диагнозов «нарочно не придумаешь». В других случаях прикрепление плодного яйца может проходить по передней стенке матки, иногда по боковым стенкам матки. Другие виды имплантации не являются нормой, однако это не означает, что беременность в таких случаях не будет прогрессировать, даже если прикрепление плодного яйца произошло в необычном месте.
Другая особенность процесса имплантации – это возникновение своеобразной воспалительной реакции в месте прикрепления плодного яйца. Как я упоминала выше, оплодотворенное плодное яйцо – это уже представитель новой жизни, а поэтому инородное тело для женщины. Поэтому при его имплантации возникает определенная борьба между матерью и будущим ребенком: принять, или не принять – вот в чем вопрос! Когда врачи проводят трансплантацию какого-то органа, они понимают, что для того, чтобы он прижился, нужно подавить защитные силы организма. В то же время признаки невыраженного воспаления в районе трансплантации являются неплохим прогностическим критерием того, что орган или биологическая ткань (кожа, например) будут прижиты хорошо. Область воспаления характеризуется улучшением кровоснабжения (поэтому и покраснение), доставкой и выработкой многих полезных веществ, а также созданием «забора» – своеобразного барьера, ограничивающего зону воспаления от других тканей организма. То же самое происходит в месте имплантации плодного яйца – создается очаг воспаления, который улучшает процесс имплантации, а, с другой стороны, ограничивает влияние всего женского организма на будущего ребенка. Если в этот период женщина принимает препараты, подавляющие воспалительную реакцию (аспирин, ибупрофен и др.), процесс имплантации может быть нарушен.
Когда начинается процесс имплантации, это, фактически, 3 недели беременности, с точки зрения современной медицины. Сам процесс прикрепления плодного яйца занимает две недели, поэтому ранние потери беременностей наблюдаются в результате плохой имплантации, и чаще всего прерываются при задержке менструации в 7-14 дней, то есть 5-6 недель беременности. Но пока произойдет задержка менструации, женщина даже не подозревает о своей беременности, а поэтому продолжает принимать ряд медикаментов, алкоголь, курит. Если вы планируете беременность, то очень важно быть осторожным в прохождении ряда диагностических тестов и приеме лекарственных препаратов, а также алкоголя, во второй половине менструального цикла. Если же лечение невозможно отложить, так как в нем есть необходимость, старайтесь не жить открытой половой жизнью в середине менструального цикла и относитесь с осторожностью к планированию беременности в такие периоды вашей жизни.
Очень часто я получаю письма от женщин, которые в страхе за будущего ребенка готовы сделать аборт только потому, что перед менструацией им пришлось принимать антибиотики, гормоны и другие лекарственные препараты, а они не знали, что в это время уже были беременны. Нормальный прогресс беременности – это наилучший показатель нормального развития ребенка, поэтому в таких случаях не нужно хвататься за голову и бежать в абортарий. Одно прерывание беременности может закончиться бесплодием на всю оставшуюся жизнь, и таких случаев существует не мало.
Хотя первые две недели прикрепления плодного яйца играют очень важную роль в отношении будущего прогноза беременности, однако в целом прикрепление проходит вплоть до 20 недель, пока не будет полностью сформировано детское место – плацента, и оно не начнет функционировать на полную силу.
Плодное яйцо, прикрепляясь к стенке матки, начинает выделять специальный гормон беременности – хоринический гонадотропин человека (ХГЧ), который, попадая в кровяное русло женщины, поддерживает функцию желтого тела в одном из яичников для постоянной выработки прогестерона, пока плацента не возьмет на себя такую роль. Между этими двумя гормонами существует тесная прямая зависимость: если имплантация проходит плохо (чаще всего из-за дефектного плодного яйца), то количество ХГЧ будет недостаточно, и функция желтого тела начнет угасать, что приведет к нехватке прогестерона для поддержки беременности. Дополнительное назначение прогестерона при некачественном прикреплении плодного яйца ситуацию не улучшает, за исключением тех случаев, когда проводят искусственное оплодотворение и подсадку эмбрионов, так как в таких случаях у женщины нет своего желтого тела. ХГЧ также является иммуноподавляющим веществом, то есть тем, которое подавляет защитные силы матери, не позволяя ей отторгнуть прикрепляющееся плодное яйцо.
При беременности желтое тело становится желтым телом беременности, и оно поддерживает развитие беременности на ранних сроках, пока плацента на начнет выделять специальные вещества, угнетающие работу желтого тела, так как она сама будет вырабатывать достаточное количество прогестерона и других гормональных веществ для нормального развития беременности. Таким образом, плод с плодными оболочками и детским местом становятся независимыми от гормонального уровня матери, в чем проявляется механизм самозащиты новой жизни.
Если беременность не возникла, то желтое тело функционирует приблизительно 14 дней (поэтому вторая фаза цикла всегда стабильнее первой), уровень прогестерона медленно понижается, и в итоге на месте желтого тела образуется рубец, который называется белым телом.
Когда в кровяное русло женщины попадает ряд факторов беременности и ХГЧ, мы говорим о биохимической стадии ранней беременности. Обычно женщины не ощущают изменений в своем организме, вплоть до задержки месячных. И только единицы из нескольких тысяч или десятков тысяч женщин могут ощутить определенные изменения в своем теле, связанные с началом беременности. Однако, это не будет тошнота и рвота, или вздутие живота, болезненность груди – все это появится позже. Это будут специфические ощущения, весьма индивидуальные, которые многие женщины не могут охарактеризовать – скорее всего, чувство присутствия новой жизни в их организме. До задержки менструации почти все женщины не догадываются о том, что они беременны, хотя многие надеются на это.
Таким образом, учитывая весь процесс зачатия и имплантации, важно понимать, что на начало очередных месячных у вас уже минимум 4-4.5 недель беременности, хотя первые две недели вы беременной не были! А впереди еще не менее 8 месяцев беременности. Поэтому не превращайте начало беременности в ажиотаж, мотание по аптекам и УЗИ кабинетам, не паникуйте, все ли в порядке, потому что будущему ребенку необходим покой вашего тела и души. Меня поражает тот факт, что некоторые женщины начинают проводить бесконечные тесты на беременность или же бегают по УЗИ, и чуть ли не теряют сознание, если тест отрицательный или же на УЗИ не могут ничего найти. Спокойствие и терпение – это неотъемлемые атрибуты материнства, поэтому, если у вас их нет или они развиты недостаточно, начните работать над их созданием уже сегодня.
А теперь поговорим о традиционных методах диагностики беременности.
Считается, что беременность в норме длится от 266 дней (38 недель) до 294 дней (42 недели) – в среднем 280 дней (40 недель) – от первого дня последней менструации. Этот срок занимает 9 месяцев календаря, однако в акушерстве один месяц составляет 4 недели – лунный месяц. Врачи не любят слово «месяц», а предпочитают слово «неделя», поэтому срок беременности выставляется в неделях и днях (например, 20 недель 5 дней). Не только женщины, но многие врачи, особенно старой школы, определяют срок по-разному, что чаще вносит больше неразберихи, чем ясности, в интерпретацию многих данных. Некоторые считают срок беременности от дня зачатия (концепции), однако не все женщины точно знают день зачатия, так как за менструальным циклом не всегда следят.
Итак, срок беременности определяется с первого дня последней менструации при условии, что менструальные циклы регулярные, то есть их продолжительность 26-30 дней, а в среднем 28 дней. Если цикл длится 35-40 дней, тогда вычитывают определенное количество дней, или же чаще всего пользуются УЗИ в 11-14 недель для уточнения срока беременности и проведения пренатального генетического скрининга.
Традиционно, акушеры используют три метода постановки диагноза беременности: клинические признаки беременности, которые включают жалобы и осмотр женщины, определение гормонов беременности в сыворотке и моче женщины, и ультразвуковое исследование (УЗИ). Часто используется комбинация нескольких методов.
Само понятие «диагноз: беременность» не совсем точное, потому что беременность – не болезнь, а всего лишь временное состояние женщины. Многие врачи пользуются термином «гестация», что тоже обозначает состояние беременности, поэтому срок беременности называется гестационным возрастом, а весь период беременности – гестационным периодом. Другое название беременности – «гравида». Им часто пользуются в обозначении количества беременностей у женщины. Например, «гравида 3» означает, что у женщины было три беременности.
Хотя беременность – это особенное состояние женщины, однако это не патологическое состояние. Слово «патологический» произошло от греческого слова «патос», что значит «страдание». Даже если беременность сопровождается ощущением дискомфорта, неприятными ощущениями, это не состояние болезни – и это важно помнить, как женщинам, так и врачам. Вспомнился старый анекдот:
В автобус входят молодые мужчина и женщина. Мужчина сразу прокричал в толпу:
– А ну-ка посторонитесь и уступите место беременной женщине!
Люди оглядываются, смотрят на женщину, а она худенькая, стройная – беременностью и «не пахне».
– Так не видно ж, чтобы женщина была беременной! – кто-то говорит.
– А вы хотите, чтобы беременность была видна сразу после полового акта? – возмущается мужчина.
Именно так ведут себя некоторые женщины (и их немало!): не успели «переспать» с мужчиной, как сразу же впадают в ажиотаж «детородной лихорадки»: «Ой, я беременна! Там внизу живота что-то заворчало… Срочно нужно сделать тест на беременность. И сбегать на УЗИ. И погадать у гадалки. Хотя мне рыба не снилась, но может я просто уже забыла, что мне снилось». И в таком «духе».
Первый признак беременности – задержка месячных. С этого и начнем. Однако у 25% женщин есть кровянистые выделения, и даже кровотечение, в первые 12 недель беременности, что может быть кровотечением имплантации, ложной менструацией или признаком прерывания беременности. Менструация может также опаздывать – частое нормальное явление в жизни многих женщин. В таких случаях необходимо подождать 7-14 дней, а потом можно провести тест на беременность. Если беременность желанная, то спешить куда-то в поисках чего-то страшного и ужасного (например, внематочной беременности) не стоит. Кто ищет, тот всегда найдет! Поэтому ищите нормальную беременность, а точнее, принимайте ее в свою жизнь терпеливо и с радостью.
У некоторых женщин появляется болезненность в груди, иногда чувство покалывания, грудь «наливается» и становится чувствительной к прикосновениям. Обычно это происходит после 6 недель беременности. Перед менструацией грудь тоже может быть болезненной. Использовать признак изменений в молочных железах для постановки диагноза беременности не желательно.
Мочевой пузырь может посылать сигналы о частых позывах на мочеиспускание, особенно ночью, что воспринимается некоторыми женщинами и врачами как воспаление мочевого пузыря. Проблема не в росте матке – она еще нормальных размеров или слегка увеличена, однако она посылает огромное количество сигналов по нервным волокнам в поясничный отдел спинного мозга. Особенность нервных сплетений в области малого таза в том, что сигналы, которые поступают от органов малого таза зачастую «перемешиваются» на уровне этих сплетений и дальше, поступая в мозг, воспринимаются человеком не всегда правильно. Таким образом, перенапряжение нервными импульсами за счет вхождения матки в ее совершенно новое по качеству состояние приводит к тому, что женщина ощущает дискомфорт в области мочевого пузыря, придатков, пояснице. Боль обычно мигрирующая, меняющая место ощущения несколько раз в день: то в правом боку кольнуло, то в левом, то спереди, то сзади.
Небольшое количество женщин жалуются на общую слабость, сонливость, усталость, изменение ощущения запахов и вкуса. Судить только по этим признакам о беременности при отсутствии задержки месячных или незначительной задержке не стоит, однако необходимо быть готовыми и к беременности тоже.
Осмотр врача может внести ясность в постановку диагноза беременности, если этот осмотр не проводится слишком рано, то есть не сразу после зачатия, и не через 1-2 дня после задержки менструации. Шейка матки начинает размягчаться в 4-6 недель беременности, однако не каждому врачу это удается определить. В около 6 недель окраска шейки матки становится синюшной, за счет увеличения кровоснабжения матки. В 6-8 недель врач может обнаружить размягчение перешейка между телом и шейкой матки. Матка находится в малом тазу, верхняя граница которого – уровень лобка. До 12 недель беременности (3 месяца) размеры матки не выходят за пределы малого таза, и только к 12 неделям верхняя граница матки (дно) доходит до уровня лобка. По размерам матка напоминает мужской кулак к этому времени. Но поскольку в малом тазу есть много места, то окружность живота/талии при этом фактически не изменяется. К тому же, если у женщины есть тошнота, рвота, понижение аппетита, что часто бывает, особенно, при первой беременности, то не исключено, что может даже произойти незначительная потеря веса тела. Изменяется также наклон матки, то есть ее тело выпрямляется, и к 12 неделям беременности уже нет ни наклонов вперед, ни наклонов назад (загиб). К 20 неделям дно матки достигает уровня пупка. Кстати, загиб матки, которого так страшно боятся женщины, является нормальным положением матки и встречается у 30% здоровых женщин. На процесс зачатия и имплантации плодного яйца не влияет.
Определение гормонов беременности – один из методов постановки диагноза. Врачи пользуются этим методом не так для определения наличия беременности, а ее прогресса, и для диагностики внематочной беременности в большинстве случаев. Хорионический гонадотропин человека (ХГЧ) вырабатывается клетками плодного яйца, из которых потом формируется плацента. Даже при отсутствии эмбриона в плодном яйце (пустое плодное яйцо), уровень ХГЧ у женщины может быть повышен. При ряде опухолей яичников и редко других органов может вырабатываться ХГЧ.
Особенность ХГЧ в том, что по своей структуре он состоит из двух субъединиц – альфы и бета: α-ХГЧ субъединица одинакова по строению с такой же субъединицой других гормонов женского организма (лютеинизирующего, фолликуло-стимуриющуего, тиреотропного), а вот β-ХГЧ субъединица уникальна в своем строении и характерна для ХГЧ беременности. Поэтому чаще всего в сыворотке крови женщины определяется β-ГЧ.
Этот гормон беременности должен достичь определенного уровня, чтобы его можно было обнаружить в сыворотке крови женщины. Измеряют уровень гормона в специальных единицах – мили- международные (интернациональные) единицы на 1 мл плазмы крови (мЕд/мл, mIU/ml), и в крови его можно обнаружить на 6-8 день после зачатия, то есть на 21-23 день менструального цикла, а моче женщины на 8-9 день после зачатия.
Существует четыре основных лаборатоных метода определения β-ХГЧ. Каждый из них расчитан на определенный минимальный уровень этого гормона в крови или моче женщины. Показатели ниже 5 мЕд/мл считаются отрицательными в отношении беременности, все показатели выше 25 мЕд/мл считаются положительными на беременность. Но опять же повторю, что единичное измерение уровня ХГЧ в сыворотке крови женщины не имеет важного практического значения, и применяется врачами крайне редко для постановки диагноза беременности.
Первые четыре недели после зачатия уровень ХГЧ растет быстро, удваиваясь каждые 2 дня. Если быть более точным, процесс количественного удвоения уровня гормона составляет 2.2 + 0.8 дня первые 4 недели. После 6-7 недель беременности скорость его роста незначительно замедляется, и удвоение может занять до 3.5-4 дней. У 85% беременных женщин удвоение уровня ХГЧ происходит каждые 48-72 часа, однако считается, что повышение уровня может быть и медленнее, что не означает, что беременность не прогрессирует и у женщины родится нездоровый ребенок. Достигнув максимальных уровней в 9-10 недель, выработка ХГЧ снижается, и после 16 недель остается на уровне показателей 6-7 недель беременности. Во второй половине беременности уровень этого гормона составляет всего 10% от максимальных показателей в 10 недель. Перед родами уровень гормона снова незначительно повышается.
Понижение уровня ХГЧ после 10 недель характеризует процесс трансформации детского места (плаценты) в орган транспорта питательных веществ. Другими словами, основная роль плаценты не гормональная, а транспортная: это мостик между матерью и плодом, по которому происходит обмен веществ и поступление необходимых питательных веществ ребенку.
Женщинам же не терпится знать о своей беременности, поэтому за последнее десятилетие огромную популярность обрели тесты на беременность, когда определяется ХГЧ в моче женщины. Такие тесты являются коммерческими в первую очередь, поэтому не все обладают высоким качеством, да и особого контроля по производству таких тестов не существует. Некоторые компании обещают положительный тест на беременность чуть ли не на 2-3 день после зачатия. Если беременность не желанна, то вполне понятно стремление некоторых женщин поскорее узнать о своей беременности и сделать аборт. Я получила не одно письмо от женщин, которых врачи «почистили» еще до задержки месячных или при задержке месячных в 1-2 дня, что никак не вписывается в каноны современной медицины.
Существует много тестов на беременность с использованием мочи женщины, которые можно обрести в аптеке, но ни один из них не обладает преимуществом, и у каждого есть свои недостатки. Как утверждают некоторые производители этих тестов, чувствительность теста составляет 99% и они позволяют определить наличие беременности за несколько дней до месячных. Однако эти тесты рассчитаны на определенный минимальный уровень ХГЧ в моче – от 25 до 2500 мЕд/мл, что обычно наблюдается на 5-й неделе беременности. Сравнительное исследование нескольких видов таких тестов показало, что наиболее достоверные результаты можно получить при уровне ХГЧ в моче в 100 мЕд/мл для 44% таких тестов. Многие тесты дают «туманные» результаты, когда вторая полоска видна нечетко. Тест считается положительным тогда, когда обе полоски четкие. Поэтому интерпретация результатов домашних тестов может быть затруднена и часто требует повторное проведение теста.
Как все диагностические лабораторные методы, определение уровня ХГЧ в крови может выдать ложно-положительный или ложно-отрицательный результат. Ложно-положительные результаты встречаются редко (0.01-1%), и наблюдаются при наличии в крови определенных видов атител (у работников животноведческих ферм, зоосадов), ревматоидного фактора, ЛГ. Обычно для уточнения диагноза проводят определение ХГЧ в моче. Ложно-отрицательные тесты β-ХГЧ в крови встречаются еще реже, и связаны с техническими погрешностями определения этого гормона. Ложно-отрицательный результат определения ХГЧ в моче бывает чаще и связан со слабой концентрацией мочи или же слишком ранним проведением теста. Ложно-положительный тест может быть при использовании некоторых медицинских препаратов, например ХГЧ для индукции овуляции.
Хотя плацента и плод вырабатывают немало других веществ, однако их появление в крови женщине не является достоверным признаком беременности, так как эти вещества могут вырабатываться организмом матери, или же их уровень на ранних сроках беременности настолько низкий, что технически определить наличие этих веществ в крови матери или ее других жидкостях и тканях трудно.
Третий метод, которым пользуются врачи для постановки диагноза беременности является ультразвуковое исследование. Вокруг УЗИ создан настоящий ажиотаж самими женщинами. Если заграничные врачи строго не рекомендуют проводить УЗИ на ранних сроках беременности только для определения ее наличия или срока, за исключением ряда показаний, то врачи постсоветских стран не только поощряют ранние УЗИ, но и проводят их несколько раз подряд в первые недели беременности. Такое спекулятивное применение УЗИ несет в себе больше коммерческое направление, чем практическое значение в постановке диагноза. Да и сами женщины превратили УЗИ чуть ли не предмет преклонения и панацею.
Почему заграничные врачи проводят УЗИ на ранних сроках беременности по строгим показаниям? УЗИ на ранних сроках беременности весьма малоинформативно, поэтому можно сделать немало ложно-отрицательных и ложно-положительных выводов. Когда идет процесс прикрепления плодного яйца, матке необходим покой. Вмешательство в этот процесс влагалищными датчиками только ради того, чтобы посмотреть, есть беременность или нет, может закончиться нарушением процесса имплантации и прерыванием беременности. Определение срока беременности до 11-12 недель имеет широкий диапазон погрешностей, а значит может быть весьма неточным. Это совершенно ложное представление о том, что, чем раньше сделать УЗИ, тем точнее определится срок беременности.
Влагалищным датчиком плодный мешок диаметром 2-3 мм можно увидеть в 4 недели и 3 дня (задержка менструации в 3 дня при цикле в 28 дней). Желточный мешок – это первая структурная часть плодного яйца, которая подтверждает наличие внутриматочной беременность, его можно увидеть при размерах плодного мешка в 5-6 мм, то есть не раньше 5 недель. С 5 по 7 неделю плодный мешок должен расти на 1 мм в день. Эмбрион можно обнаружить влагалищным датчиком, когда размеры эмбриона составляют 1-2 мм, что соответствует 5 неделям беременности.
УЗИ-врачи пользуются другими критериями постановки диагноза беременности, учитывая уровень ХГЧ в крови. Увидеть плодное яйцо можно при уровне ХГЧ не ниже 1000-2000 мЕд/мл, и по рекомендациям большинства медицинских ассоциаций и обществ, проводить УЗИ желательно при показателях уровня ХГЧ больше 2000 мЕд/мл. В большинстве случаев четкое сердцебиение эмбриона можно обнаружить только при его размерах в 5 мм, что соответствует 6-7 неделям беременности. В 5,5-6,5 недель беременности сердечный ритм эмбриона должен быть 100 ударов в минуту. В течение последующих трех недель ритм ускоряется и достигает 180 ударов в минуту.
Значит, чтобы не делать поспешные выводы, для постановки диагноза беременности должны быть один или несколько признаков беременности, а также положительный результат при использовании одного из диагностических методов.
Весь период беременности делят на три части – триместры. Такое деление определено тем, что каждый триместр имеет свои особенности в развитии плода и изменениях в женском организме, а также свои специфические осложнения беременности и причины этих осложнений.
Первый триместр длится от начала зачатия до 12 недель (некоторый врачи определяют этот период до 14 недель). Второй триместр длится от 12 до 28 недель. И третий триместр длится от 28 недель до родов (38-40 недель). Наибольшее количество потерь беременности выпадает на первый триместр, что объясняется действием природного отбора, когда сама природа отбрасывает неполноценные плодные яйца и эмбрионы. Чем ближе к родам, тем больше осложнений беременности может возникать со стороны матери, в то время как со стороны плода, наоборот, частота осложнений уменьшается. Ребенок до 12 недель называется эмбрионом, а после 12 недель и до родов – плодом. Каждый триместр имеет специфический набор исследований, которые помогают определить, нормально ли развивается беременность